Strata dieťaťa pred narodením je jednou z najhlbších a najtragickejších skúseností, ktorým môžu rodičia čeliť. Keď dieťa zomrie po 20. týždni tehotenstva až do termínu pôrodu, lekári hovoria o mŕtvom narodení. Tento stav, často označovaný aj ako intrauterínna mŕtva plod (IUFD), predstavuje zložité medicínske aj emocionálne obdobie pre postihnuté rodiny. Príčiny mŕtveho narodenia sú rôznorodé a v mnohých prípadoch zostávajú neobjasnené, čo pridáva k už aj tak obrovskej bolesti a zmätku.
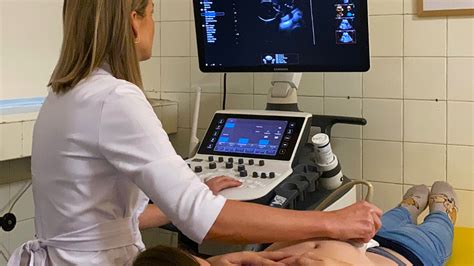
Definícia a klasifikácia mŕtveho narodenia
Mŕtve narodenie je definované ako strata života dieťaťa po 20. týždni tehotenstva. Ak dôjde k strate tehotenstva pred 20. týždňom, zvyčajne sa klasifikuje ako potrat. Dieťa môže zomrieť v maternici týždne alebo hodiny pred pôrodom. Samotné úmrtie dieťaťa počas pôrodu je pomerne zriedkavé. Napriek pokrokom v prenatálnej starostlivosti a technológiách, ako je ultrazvuk umožňujúci lekárom detekovať srdcový tep dieťaťa v maternici, mŕtve narodenia stále predstavujú významnú výzvu.
Lekári zvyčajne kategorizujú mŕtve narodenia do troch typov na základe gestačného veku v čase úmrtia plodu:
- Skoré mŕtve narodenie: Nastáva, ak plod odumrie medzi 20. a 27. týždňom tehotenstva.
- Neskoré mŕtve narodenie: Vyskytuje sa, ak plod odumrie medzi 28. a 36. týždňom tehotenstva.
- Termínové mŕtve narodenie: Vzniká, ak plod odumrie v 37. týždni tehotenstva alebo neskôr.
Príčiny mŕtveho narodenia: Mnohostranný problém
Príčiny mŕtveho narodenia sú komplexné a multifaktoriálne. Odhaduje sa, že asi v tretine až v 50 % prípadov sa presná príčina s istotou nedá určiť ani po dôkladnom vyšetrení. Existujú však známe rizikové faktory a príčiny, ktoré sa dajú rozdeliť do niekoľkých kategórií:
Komplikácie v tehotenstve a problémy s placentou
Problémy s placentou sú jednou z najčastejších príčin mŕtveho narodenia. Placenta je životne dôležitý orgán, ktorý zabezpečuje pre plod kyslík a živiny a zároveň odvádza odpadové látky. Akékoľvek problémy s placentou, ako napríklad nedostatočný prietok krvi, zápal (chorioamnionitída) alebo jej predčasné odlúčenie (abrupcia placenty), môžu ohroziť život dieťaťa. Vcestné lôžko (placenta praevia), kedy placenta pokrýva krčok maternice, môže tiež viesť ku komplikáciám. Nádory placenty sú menej častou, ale možnou príčinou.
Problémy s pupočnou šnúrou
Približne 1 z 10 mŕtvo narodených detí je spojený s komplikáciami pupočnej šnúry. Tieto môžu zahŕňať:
- Pravý uzol na pupočníkovej šnúre: Vzniká, keď sa pupočník obtočí okolo plodu a vytvorí uzol, ktorý sa môže utiahnuť a obmedziť prietok krvi.
- Obtočenie pupočníka okolo plodu: Hoci obtočenie pupočníka okolo krku alebo iných častí tela plodu je pomerne bežné a často nespôsobuje problémy, v niektorých prípadoch môže viesť k obmedzeniu prietoku krvi alebo kyslíka.
- Kompresia pupočníka: Stlačenie pupočníka medzi plodom a maternicovou stenou alebo inými štruktúrami môže obmedziť prietok krvi.
- Krvné zrazeniny v cievach pupočníka: Môžu upchať cievy a zabrániť prietoku krvi.
- Vychýlenie pupočníka pred hlavičku plodu (prolaps funikulu): Toto je akútna situácia, ktorá si vyžaduje okamžitý pôrod, aby sa zabránilo nedostatku kyslíka.
Zdravie matky
Zdravotný stav matky hrá kľúčovú úlohu v priebehu tehotenstva a zdraví plodu. Medzi rizikové faktory patria:
- Vysoký krvný tlak: Rôzne formy hypertenzie, vrátane chronickej hypertenzie, preeklampsie a HELLP syndrómu, môžu významne prispievať k mŕtvo narodeným deťom. Preeklampsia je charakteristická vysokým krvným tlakom a prítomnosťou bielkovín v moči, čo môže viesť k poškodeniu orgánov matky aj plodu.
- Cukrovka (diabetes mellitus): Nekontrolovaná alebo zle kontrolovaná cukrovka počas tehotenstva zvyšuje riziko rôznych komplikácií, vrátane mŕtveho narodenia.
- Obezita matky: Aj keď niektoré štúdie nepotvrdzujú obezitu ako jednoznačný rizikový faktor, je známe, že môže byť spojená s inými komplikáciami, ako je gestačná cukrovka a hypertenzia, ktoré zvyšujú riziko.
- Infekcie: Infekcie u matky, plodu alebo placenty môžu spôsobiť mŕtve narodenie. Medzi bežné infekcie, ktoré môžu viesť k tomuto výsledku, patria bakteriálna vaginóza, brucelóza, chlamýdie, herpes genitalis, cytomegalovírus (CMV), parvovírus B19, adenoasociované vírusy a dokonca aj niektoré koronavírusy.
- Autoimunitné ochorenia: Stavy ako antifosfolipidový syndróm (APS), pri ktorom imunitný systém tela napáda vlastné proteíny, a znížená funkcia štítnej žľazy môžu zvýšiť riziko spontánneho potratu a mŕtveho narodenia.
- Ochorenia pečene a obličiek: Chronické ochorenia týchto orgánov môžu ovplyvniť zdravie matky a následne aj plodu.
- Vek matky: Vyšší vek matky (nad 35 rokov) a otca (nad 40 rokov) môže byť spojený so zvýšeným rizikom.
Problémy na strane plodu
- Genetické odchýlky a vrodené vývojové chyby: Chromozomálne abnormality (napr. Downov syndróm, Edwardsov syndróm) a štrukturálne vrodené chyby (napr. srdcové chyby, defekty neurálnej trubice) sú významnou príčinou mŕtveho narodenia. Tieto problémy môžu byť prítomné už pri počatí alebo vzniknú počas vývoja plodu.
- Obmedzenie rastu plodu (IUGR - Intrauterine Growth Restriction): Ak plod nerastie v maternici primerane svojmu gestačnému veku, môže to signalizovať základný problém, ktorý ho ohrozuje.
- Metabolické poruchy: Vrodené metabolické poruchy u plodu môžu viesť k jeho úmrtiu.
- Rh inkompatibilita: Situácia, kedy má matka Rh negatívny faktor a plod Rh pozitívny, môže viesť k imunitnej reakcii matky proti červeným krvinkám plodu, čo môže spôsobiť anémiu a viesť až k mŕtvemu narodeniu. Dnes sa tomuto dá predchádzať podávaním imunoglobulínu.
Životný štýl a environmentálne faktory
- Užívanie drog a liekov: Konzumácia alkoholu, drog a niektorých liekov počas tehotenstva môže mať škodlivé účinky na plod.
- Fajčenie: Fajčenie počas tehotenstva je spojené so zvýšeným rizikom mŕtveho narodenia, predčasného pôrodu a nízkej pôrodnej hmotnosti.
- Nadmerná konzumácia kofeínu: Hoci mierna konzumácia je zvyčajne považovaná za bezpečnú, vysoké dávky kofeínu môžu byť rizikové.
- Nočná práca a chronický stres: Niektoré štúdie naznačujú možnú súvislosť, hoci nie je jednoznačne preukázaná.
Syndróm mŕtveho plodu a viacpočetné tehotenstvo
V prípade viacpočetného tehotenstva existujú špecifické riziká. Syndróm mŕtveho plodu sa môže vyskytnúť, keď jeden z plodov v maternici odumrie. Toto je obzvlášť rizikové pri monochoriálnych tehotenstvách (dvojičky zdieľajúcu jednu placentu), kde smrť jedného plodu môže mať vážne následky aj pre prežívajúce dvojča, vrátane rizika predčasného pôrodu, problémov s placentou alebo transfúzneho syndrómu dvojčiat (TTTS). Odumretie plodu v maternici pri viacpočetnom tehotenstve tiež predstavuje riziko pre matku, napríklad rozvoj diseminovanej intravaskulárnej koagulopatie (DIC) alebo sepsy.
Príznaky a diagnostika mŕtveho narodenia
Mŕtve narodenie často nemá žiadne varovné príznaky, čo ho robí o to hrozivejším. V niektorých prípadoch však môžu ženy zaznamenať:
- Zníženie alebo absencia pohybov plodu: Toto je jeden z najvýraznejších príznakov, najmä v treťom trimestri, kedy sú pohyby dieťaťa zvyčajne výraznejšie. Ak matka prestane cítiť pohyby alebo ich vníma len minimálne, mala by okamžite vyhľadať lekársku pomoc.
- Vaginálne krvácanie: Najmä v druhej polovici tehotenstva, môže naznačovať vážny problém, ako je odlúčenie placenty.
- Kŕče alebo bolesť: Náhle sa objaviace kŕče alebo silná bolesť brucha môžu byť príznakom komplikácií.
- Únava, malátnosť, zvýšená telesná teplota: Tieto nespecifické príznaky sa môžu vyskytnúť, hoci nie sú vždy prítomné.
Diagnostika mŕtveho narodenia je založená na klinickom vyšetrení a zobrazovacích metódach. Lekár bude pátrať po prítomnosti srdcových oziev plodu pomocou stetoskopu alebo kardiotokografu (CTG). Ak tieto metódy nepreukážu srdcovú aktivitu, definitívna diagnóza sa potvrdí ultrazvukovým vyšetrením, ktoré jasne ukáže absenciu srdcovej činnosti a pohybu plodu. V niektorých prípadoch, ak je tehotenstvo v pokročilom štádiu a existuje podozrenie na infekciu alebo genetické problémy, môže lekár vykonať amniocentézu.
Tiché utrpenie po strate tehotenstva | Cassandra Blomberg | TEDxSDMesaCollege
Pôrod mŕtveho plodu a následná starostlivosť
Ak je diagnóza mŕtveho narodenia potvrdená, nasleduje pôrod. Spôsob a načasovanie pôrodu závisí od gestačného veku, v ktorom došlo k úmrtiu, predchádzajúcich pôrodov a zdravotného stavu matky. Vo väčšine prípadov sa lekári snažia pôrod vyvolať čo najskôr, aby sa minimalizovali fyzické a psychické následky pre matku.
- Vyvolanie pôrodu: V neskorších fázach tehotenstva sa pôrod často vyvoláva pomocou liekov, ako sú prostaglandíny (napr. misoprostol) alebo oxytocín. V skorších štádiách tehotenstva sa môžu použiť lieky na vypudenie plodu z maternice.
- Cisársky rez: Cisárskemu rezu sa lekári zvyčajne snažia vyhnúť, pokiaľ nie je život matky bezprostredne ohrozený alebo existujú iné absolútne kontraindikácie k vaginálnemu pôrodu. Cisársky rez je spojený s vyšším rizikom komplikácií pre matku a možným ovplyvnením plodnosti v budúcnosti.
- Po pôrode: Po pôrode sa placenta a plod zvyčajne odosielajú na patologicko-anatomické vyšetrenie, aby sa zistila príčina úmrtia. Toto vyšetrenie je kľúčové pre pochopenie toho, čo sa stalo, a pre prípadné plánovanie budúcich tehotenstiev. Ak rodina nesúhlasí so štandardnou pitvou, mala by byť informovaná o možnostiach čiastočnej diagnostiky, ako je odber vzorky tkaniva alebo krvi.
Emocionálne a psychologické zvládanie
Strata dieťaťa je nesmierne traumatizujúca udalosť. Rodičia prechádzajú obdobím hlbokého smútku, hnevu, zmätku a často aj pocitov viny. Je dôležité, aby si uvedomili, že mŕtve narodenie zriedka býva ich vinou a že mnohé faktory sú mimo ich kontroly.
- Rozlúčka a pohreb: Rodičia majú právo na dôstojnú rozlúčku so svojím dieťaťom. Môžu si zvoliť pochovanie dieťaťa, usporiadať civilný alebo cirkevný obrad, a zvoliť formu uloženia pozostatkov (napr. drevená krabička, spomienkový box). Tieto rituály sú dôležitou súčasťou procesu smútenia.
- Psychologická podpora: Kvalifikovaný poradca, psychológ alebo psychiater môže poskytnúť neoceniteľnú pomoc pri zvládaní emocionálnej záťaže. Klinické pracoviská na Slovensku zvyčajne zabezpečujú psychologickú podporu, prípadne psychiatrickú starostlivosť pri vážnejších reakciách. Duchovná služba je tiež k dispozícii pre tých, ktorí ju potrebujú.
- Sociálna a právna podpora: V prípade mŕtveho narodenia môžu rodičia poberať materské do uplynutia určitého obdobia. V niektorých prípadoch môže lekár vystaviť potvrdenie o pracovnej neschopnosti (PN). Existuje tiež príspevok na pohreb. Je dôležité informovať Sociálnu poisťovňu o ukončení tehotenstva v prípade, že nešlo o pôrod.
Prevencia a budúce tehotenstvo
Hoci mŕtvemu narodeniu nemožno vždy zabrániť, dôsledná prenatálna starostlivosť je kľúčová. Pravidelné lekárske prehliadky, dodržiavanie zdravého životného štýlu a včasné riešenie akýchkoľvek problémov môžu pomôcť minimalizovať riziko.
- Pred ďalším otehotnením: Pred plánovaním ďalšieho tehotenstva je dôležité absolvovať dôkladnú lekársku prehliadku a prípadne genetické poradenstvo, najmä ak bola príčina mŕtveho narodenia genetického charakteru.
- Počas nasledujúceho tehotenstva: Každé ďalšie tehotenstvo po mŕtvom pôrode je považované za vysoko rizikové. Vyžaduje si to pozorné sledovanie, včasnú preventívnu hospitalizáciu a časté monitorovanie srdcovej aktivity plodu. V prípade počiatočných známok nedostatku kyslíka u plodu (hypoxia) môže byť nutné tehotenstvo včas ukončiť cisárskym rezom alebo vyvolaním pôrodu.
- Odporúčania pre tehotné: Niektoré odporúčania, ako napríklad spánok na boku namiesto na chrbte v treťom trimestri, môžu byť prospešné.
Ženy, ktoré zažili mŕtve narodenie, sú vystavené zvýšenému riziku ďalších strát, avšak napriek tomu môžu otehotnieť a porodiť zdravé dieťa. Dôležité je naučiť sa žiť s touto stratou, hľadať podporu a v prípade ďalšieho tehotenstva dbať na maximálnu lekársku starostlivosť.
tags: #narodenie #mrtveho #alebo #poskodeneho #plodu
