Ochorenia srdca predstavovali v Slovenskej republike v rokoch 2007 - 2018 tretiu najčastejšiu príčinu materskej úmrtnosti. V sledovanom období bol index materskej úmrtnosti na kardiovaskulárne ochorenia 1,6 na 100 000 živonarodených, zatiaľ čo na srdcové zlyhávanie pripadalo 0,4 na 100 000 živonarodených. Napriek týmto štatistikám, presná incidencia srdcového zlyhávania v Slovenskej republike nie je známa. Tehotenstvo samo o sebe predstavuje pre ženský organizmus, a teda aj pre srdce, významnú záťaž. Kombinácia srdcového zlyhávania a tehotenstva si vyžaduje komplexný manažment a starostlivé sledovanie, aby sa minimalizovali riziká pre matku aj plod.
Srdcové zlyhávanie: definícia a typy
Srdcové zlyhávanie je závažný stav, pri ktorom srdce nie je schopné efektívne pumpovať krv, aby zabezpečilo dostatočné prekrvenie a uspokojilo metabolické potreby tkanív. Je dôležité rozlišovať medzi akútnym a chronickým srdcovým zlyhávaním.
Akútne srdcové zlyhanie môže byť novo vzniknutý stav, ktorý môže nadväzovať na dlhodobé srdcové ochorenie, alebo predstavuje akútne zhoršenie chronického srdcového zlyhania. Chronické srdcové zlyhanie je dlhodobý stav, pri ktorom sa uplatňujú kompenzačné mechanizmy, ktoré sa snažia zvýšiť srdcový výkon. Tieto mechanizmy sú však obmedzené a chronické zlyhanie môže viesť k dekompenzácii, čiže akútnemu zlyhaniu a v konečnom dôsledku k smrti.
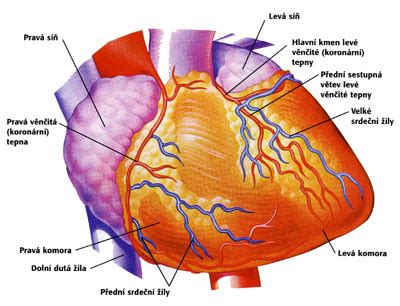
Rizikové faktory srdcového zlyhania
K akútnemu srdcovému zlyhaniu vedú predovšetkým poruchy v obehovom systéme, ako sú:
- Vyčerpanie kompenzačných mechanizmov pri chronickom srdcovom zlyhaní
- Srdcové arytmie
- Kardiomyopatia (ochorenie srdcového svalu)
- Infarkt myokardu
- Disekcia aorty (roztrhnutie steny aorty)
- Hypertenzná kríza (náhle a výrazné zvýšenie krvného tlaku)
- Tamponáda srdca (utlačenie srdca tekutinou v osrdcovníku)
Existuje viac ako 300 rizikových faktorov, ktoré prispievajú k vzniku kardiovaskulárnych ochorení. Medzi ďalšie faktory, ktoré môžu viesť k srdcovému zlyhaniu, patria:
- Nadmerná telesná alebo psychická záťaž
- Anémia (chudokrvnosť)
- Nadmerné pitie tekutín (zvyšuje objem cirkulujúcej tekutiny)
- Tehotenstvo
- Infekčné ochorenia
- Neriešená srdcová arytmia
- Poškodenie srdcových chlopní
- Nádorové ochorenia
- Iné prebiehajúce ochorenia, najmä u starších osôb
Srdcové zlyhávanie a tehotenstvo: špecifické riziká
Tehotenstvo predstavuje pre srdce zvýšenú záťaž, pretože sa zvyšuje objem krvi a srdce musí pracovať intenzívnejšie, aby zabezpečilo dostatočné prekrvenie matky aj plodu. U žien so srdcovým zlyhávaním môže tehotenstvo viesť k zhoršeniu ich stavu a zvýšenému riziku komplikácií.
Tehotenská kardiomyopatia
Tehotenská kardiomyopatia je ochorenie srdca, ktoré sa vyskytuje u tehotných žien, zvyčajne v neskorom štádiu tehotenstva alebo krátko po pôrode (v poslednom mesiaci tehotenstva alebo v prvých piatich popôrodných mesiacoch). Ide o formu dilatačnej kardiomyopatie, pri ktorej dochádza k oslabeniu srdcového svalu a zväčšeniu srdcových komôr, čo vedie k zníženej schopnosti srdca pumpovať krv.
Mechanizmus vzniku: Mechanizmus vzniku tehotenskej kardiomyopatie nie je úplne objasnený, ale predpokladá sa, že ide o multifaktoriálne ochorenie, na ktoré vplývajú genetické, hormonálne, imunologické a vaskulárne faktory. Počas tehotenstva dochádza k významným hormonálnym zmenám, najmä k zvýšeniu hladín prolaktínu a ďalších hormónov. Existujú teórie, že určitý fragment prolaktínu (tzv. 16-kDa prolaktín) môže poškodzovať srdcové bunky a endotelové bunky ciev, čo vedie k zníženej kontraktilite srdcového svalu.
Príznaky: Typickými príznakmi tehotenskej kardiomyopatie sú dýchavičnosť (najmä pri námahe alebo v ľahu), únava, opuchy dolných končatín, zvýšená srdcová frekvencia a palpitácie (búšenie srdca). Môže sa objaviť kašeľ, pocit tlaku na hrudi a v závažnejších prípadoch hromadenie tekutiny v pľúcach (pľúcny edém). Ženy často pociťujú zníženú toleranciu fyzickej námahy a celkovú slabosť. V niektorých prípadoch môže dôjsť až k život ohrozujúcemu srdcovému zlyhaniu.
Terapia: Liečba sa zameriava na zlepšenie funkcie srdca a zmiernenie symptómov srdcového zlyhania. Používanými liekmi sú beta-blokátory, ACE inhibítory, diuretiká na zníženie preťaženia tekutinami, prípadne antagonisty aldosterónu. U niektorých pacientiek je potrebná liečba antikoagulanciami na prevenciu tvorby krvných zrazenín.
Ďalšie riziká spojené s tehotenstvom
Tehotenstvo ako také zvyšuje riziko vzniku kardiovaskulárnych ochorení 1,8- až 4-násobne. Komplikácie v tehotenstve môžu viesť v budúcnosti k zvýšenému riziku srdcovo-cievnych ochorení.
- Vysoký krvný tlak (hypertenzia) v tehotenstve: Ženy s vysokým krvným tlakom počas tehotenstva majú zvýšené riziko vzniku hypertenzie niekoľko rokov po pôrode. Sú viac ohrozené vznikom srdcového infarktu, cievnej mozgovej choroby a majú zvýšené riziko úmrtia na tieto ochorenia. Tiež sa zvyšuje šanca, že sa u ženy rozvinie iné rizikové ochorenie ako cukrovka, vysoký cholesterol alebo obezita.
- Tehotenská cukrovka: Ženy, u ktorých sa vyskytla tehotenská cukrovka, majú zvýšené riziko vývoja cukrovky 2. typu 1,4- až 20-násobne.
- Predčasný pôrod: Riziko vývoja srdcovo-cievnych ochorení sa zvyšuje počtom predčasných pôrodov ženy a záleží aj od vývojového týždňa plodu.
- Potrat: U žien, ktoré prekonali spontánny potrat, je 2-násobne zvýšené riziko vzniku infarktu, cievnej mozgovej príhody a hypertenzie.
- Spomalený rast plodu (reštrikcia rastu plodu): Tieto ženy majú zvýšené riziko vysokého cholesterolu v krvi a zlyhania srdca.
Preeklampsia
Preeklampsia je porucha viazaná k tehotenstvu. Najčastejšie sa objavuje po 20. týždni tehotenstva u prvorodičiek. Preeklampsia v prvom trimestri je zriedkavá a veľmi nepríjemná, pretože môže byť nutné veľmi predčasné ukončenie tehotenstva. Preeklampsia v tehotenstve ohrozuje dva životy naraz - nielen život mamy, ale aj bábätka. Preeklampsia po pôrode naďalej ohrozuje zdravie mamy, a to až do 4.-6. týždňa od pôrodu.
Ako vzniká preeklampsia? Preeklampsia je ešte stále zahalená tajomstvom. Poznáme jej prejavy, vieme, že ju môžete dostať len v súvislosti s tehotenstvom, no nevieme presne, prečo vzniká. Vedci zistili narušenú funkciu placenty, ktorá vyživuje dieťatko a prepája jeho krvný obeh s krvným obehom matky. Pri preeklampsii je nerovnováha v krvi matky medzi látkami podporujúcimi zrážanie krvi a tými, ktoré pôsobia proti zrážaniu. Kvôli tejto nerovnováhe sa poškodzuje vnútorná výstelka ciev a dochádza k stiahnutiu ciev. Cievy reagujú ináč na hormonálne podnety, než zdravé cievy.
Komu najviac hrozí preeklampsia? Vyššie riziko preeklampsie máte, ak máte niektorý z rizikových faktorov:
- Preeklampsia sa objavila vo vašej rodine.
- Veľmi nízky či vysoký vek, kedy ste otehotneli.
- Obezita.
- Pridružené ochorenia ešte pred otehotnením - najmä vysoký krvný tlak či cukrovka.
Aké má preeklampsia príznaky? Príznaky preeklampsie sú:
- Vzostup krvného tlaku.
- Prítomnosť bielkovín v moči (proteinúria).
- Možné opuchy.
- Zmeny v počte trombocytov, pečeňových testoch, obličkových parametroch.
Vysoký krvný tlak nemusíte cítiť alebo môže mať na svedomí aj ďalšie možné príznaky:
- Bolesti hlavy.
- Točenie hlavy.
- Búšenie srdca.
- Celková únava.
- Poruchy zraku.
Dôležité sú hodnoty krvného tlaku, ktoré pri preeklampsii siahajú nad 160 mmHg systolického (horného) tlaku a/alebo nad 110 mmHg diastolického (spodného) tlaku a zároveň prítomnosť bielkoviny v moči. Bábätko pri preeklampsii tiež trpí. Prejaví sa to spomalením jeho rastu, poruchami prietokov v pupočníku.
Preeklampsia - diagnostika: Lekár vám pri prehliadkach pravidelne kontroluje krvný tlak aj moč na prítomnosť bielkovín. V tehotenstve absolvujete aj odbery krvi, aby lekár zistil funkciu pečene a iné parametre. Diagnostika preeklampsie je založená na prítomnosti vysokého krvného tlaku nameraného v pokoji najmenej dvakrát s odstupom aspoň 4 hodín, proteinúrie a často aj opuchov končatín. Ak sa u vás objaví vysoký tlak v tehotenstve bez proteinúrie, lekár zisťuje prípadnú preeklampsiu podľa počtu krvných doštičiek, biochemických parametrov v krvi - kreatinínu a pečeňových testov. S preeklampsiou sa môže spájať aj pľúcny edém (prejaví sa najmä pocitom nedostatku vzduchu) alebo neurologické (epileptické kŕče) a očné poruchy (aj slepota).
Aká je liečba preeklampsie? Pre liečbu preeklampsie je zvyčajne potrebná hospitalizácia. Budete pod neustálym dohľadom vy aj vaše dieťatko. Lekári vás budú sledovať aj kvôli možným opuchom či kŕčovým žilám. V liečbe je dôležité udržiavať krvný tlak najviac na 140/90. Lekári zvolia také lieky, ktoré môžete užívať aj v tehotenstve. Ak nastane kritická porucha krvi placentou, lekári zvolia predčasný pôrod, v akútnom prípade cisárskym rezom. V skorej fáze tehotenstva pri zlej výžive plodu a stagnácii vývoja vám lekári navrhnú interrupciu. Dôvodom je kritický nedostatok pre dieťatko a zároveň vážne ohrozenie vášho zdravia komplikáciami preeklampsie. Pri liečbe potrebujete kľudový režim, dostatok tekutín, spánku, vyváženú stravu, vitamíny a minerály. Horčík má priaznivý vplyv na znižovanie krvného tlaku, preto dbajte na jeho dostatočný príjem. Definitívnou liečbou preeklampsie je však len samotný pôrod, hoci aj zopár týždňov po ňom vás táto choroba ohrozuje.
Aké sú komplikácie preeklampsie? Vážnymi komplikáciami preeklampsie sú najmä eklampsia a HELLP syndróm.
Čo je eklampsia? Jednoducho povedané, je to preeklampsia plus epileptické záchvaty. Nedá sa jednoducho predvídať, ktoré ženy s preeklampsiou sú najviac ohrozené eklampsiou, pretože tá prichádza bez varovania. Eklampsia je veľmi vážny stav, ktorý matku aj dieťatko ohrozuje na živote. V tomto štádiu je ukončenie tehotenstva pôrodom alebo interrupciou (podľa toho, v ktorom štádiu je tehotenstvo) absolútne nevyhnutné.
Čo je HELLP syndróm? Ide o poruchu, pri ktorej dochádza k rozpadu červených krviniek, vzostupu hodnôt pečeňových testov a nízkemu počtu krvných doštičiek. Je to vážnejšia forma preeklampsie a ohrozuje na živote nielen vás ako matku, ale aj vaše dieťatko. Môže sa zriedkavo objaviť dokonca pred zvýšením krvného tlaku a ostatných príznakov preeklampsie.
- Ako sa prejavuje HELLP syndróm? Nevoľnosťou, vracaním, bolesťami hlavy, bolesťami brucha, najmä pod pravým rebrovým oblúkom - v oblasti pečene. Preeklampsia môže spôsobiť aj poškodenie viacerých orgánov - obličiek, pľúc, srdca, očí či mozgu.
Aká je prevencia preeklampsie? Keďže ešte preeklampsii celkom nerozumieme, preventívne opatrenia nie sú celkom jednoznačné. Rozhodne sa snažte o zdravý životný štýl s dostatkom pravidelného pohybu, udržaním zdravej telesnej hmotnosti, príjmu dostatku vitamínov a minerálov. U rizikových žien lekári volia podávanie nízkych dávok kyseliny acetylsalicylovej, ktorá sa užíva pred začatím 16. týždňa tehotenstva a vysadí sa v 34. týždni.
HELLP syndróm podrobnejšie
HELLP syndróm je veľmi závažné ochorenie tehotných žien, ktoré najčastejšie nasadá na tzv. preeklampsiu (vysoký tlak a bielkovina v moči). Názov ochorenia pochádza z anglickej skratky - H - hemolýza (rozklad krviniek), EL - elevation liver test - vzostup hodnôt pečeňových testov, LP - low platelett - nízky obsah krvných doštičiek. Pri ochorení sa zráža krv v malých cievach orgánov, hlavne v pečeni, čím pečeň trpí nedokrvením a dochádza k jej poškodeniu. Pri zrážaní sa spotrebujú krvné doštičky, ktoré potom chýbajú a môže dôjsť ku krvácavým prejavom. O drobné zrazeniny sa mechanicky obíjajú červené krvinky a rozkladajú sa.
Liečbou HELLP syndrómu - pokiaľ vzniká v tehotenstve - je čo najskoršie ukončenie tehotenstva po stanovení diagnózy. Vzhľadom na akútnosť stavu sa častejšie volí pôrod cisárskym rezom. Pacientky sú po pôrode sledované na jednotke intenzívnej starostlivosti alebo na klinike anestéziológie a intenzívnej medicíny. Syndróm môže mať závažné materské komplikácie ako pľúcny edém, zlyhanie srdca, pľúcna embólia, ischémia srdcového svalu, poruchy zrážania krvi. Výsledkom posledného je masívne, ťažko zvládnuteľné krvácanie komplikujúce operačný a pooperačný priebeh. Úmrtnosť novorodencov pri tehotenstve komplikovanom HELLP syndrómom je medzi 7 - 44%.
Príznaky srdcového zlyhania v tehotenstve
Príznaky srdcového zlyhania sa líšia v závislosti od toho, ktorá strana srdca je postihnutá:
- Pravostranné zlyhanie: Typickým príznakom je zvýšená náplň krčných žíl (zvýšená náplň vena jugularis, hepatojugulárny reflex), čo je spôsobené hromadením krvi pred zlyhávajúcim srdcom. Ďalším typickým príznakom sú opuchy dolných končatín, ktoré v ťažkých štádiách môžu prejsť až do opuchu celého tela.
- Ľavostranné zlyhanie: Typickým príznakom je dýchavičnosť, ortopnoe (dýchavičnosť znemožňujúca postihnutému ležať, pacient je nútený sedieť alebo stáť, typický je nočný výskyt) a chropky pri počúvaní pľúc. Hlavným príznakom je dýchavičnosť, najmä v ľahu v noci.
Je dôležité zohľadniť riziká pre matku aj plod a prispôsobiť liečbu individuálnym potrebám pacientky.
Manažment srdcového zlyhania a tehotenstva
Pred otehotnením: Ženy so srdcovým zlyhávaním by mali pred plánovaním tehotenstva absolvovať komplexné kardiologické vyšetrenie a konzultáciu. Lekár posúdi závažnosť srdcového zlyhania, zhodnotí riziká tehotenstva a upraví liečbu tak, aby bola bezpečná pre plod.
Počas tehotenstva: Počas tehotenstva je nevyhnutné pravidelné sledovanie u kardiológa a gynekológa. Lekár monitoruje funkciu srdca, krvný tlak, hmotnosť a iné parametre. V prípade zhoršenia stavu je potrebná hospitalizácia a intenzívna liečba.
Pôrod: Spôsob pôrodu sa riadi individuálnym stavom pacientky. U žien so závažným srdcovým zlyhaním sa často volí cisársky rez.
Po pôrode: Po pôrode je potrebné pokračovať v sledovaní a liečbe srdcového zlyhania. Dojčenie je možné, ale je potrebné konzultovať s lekárom ohľadom bezpečnosti liekov.
Ako funguje srdce l 3D prehliadka srdca
Prevencia kardiovaskulárnych ochorení u žien
Kardiovaskulárne ochorenia sú dnes najčastejším dôvodom chorobnosti a úmrtí žien vo svete. Približne každá tretia žena zomiera na kardiovaskulárne ochorenia a asi 45% žien má určitú formu ochorenia srdca a ciev. Je preto dôležité zamerať sa na prevenciu týchto ochorení.
Tradičné rizikové faktory:
- Vysoký krvný tlak (hypertenzia): Faktormi, ktoré vedú k vzniku vysokého krvného tlaku sú obezita, nedostatok fyzickej aktivity, zvýšený príjem soli, cukrovka aj zvýšený príjem alkoholu.
- Cukrovka: U žien s cukrovkou 2. typu sa zvyšuje riziko vzniku infarktu a cievnej mozgovej príhody 2-násobne. Zvyšuje sa tiež výskyt srdcového zlyhania a úmrtia naň.
Ďalšie rizikové faktory:
- Vysoký cholesterol, fajčenie, alkoholizmus, nevhodné stravovacie návyky, fyzická inaktivita a chronický zápal v organizme nepriaznivo vplývajú na vývoj kardiovaskulárnych ochorení.
Vplyv iných ochorení na zdravie srdca a ciev:
- Predčasná menopauza: U žien s predčasnou menopauzou sa zvyšuje riziko rozvoja kardiovaskulárnych ochorení, kvôli zmenám rozloženia telesného tuku, zvyšovania cholesterolu a krvného tlaku, zhoršeniu funkcie ciev a ich následným zápalom.
- Syndróm polycystických ovárií (PCOS): Ženy s PCOS majú zvýšené riziko vývoja brušnej obezity, cukrovky, hypertenzie a vysokého cholesterolu. U týchto žien je vysoký výskyt psychických ťažkostí ako nervozita, depresia a poruchy príjmu potravy.
- Autoimunitné ochorenia: Systémový lupus a reumatoidná artritída podporujú vývoj aterosklerózy. Ženy s týmito ochoreniami sú omnoho viac ohrozené infarktom a úmrtím na kardiovaskulárne ochorenia.
- Depresia a iné psychologické ochorenia: Psychosociálny stres je významným rizikovým faktorom vzniku srdcových ochorení u žien.
Prípadová štúdia: Akútne srdcové zlyhanie v tehotenstve
Prezentovaný je prípad 29-ročnej prvorodičky s diabetom mellitom 1. typu, komplikovaným diabetickou nefropatiou, arteriálnou hypertenziou, proliferujúcou retinopatiou, polyneuropatiou, celiakiou a autoimunitnou tyreoiditídou, ktorá otehotnela po prekoncepčnej príprave. V 24. gestačnom týždni prekonala nezávažnú dvojdňovú virózu. V 27. gestačnom týždni došlo k akútnemu srdcovému zlyhaniu na podklade akútnej myokarditídy, s rozvojom preeklampsie. Gravidita bola ukončená cisárskym rezom. Tento prípad ilustruje komplexnosť situácie, kedy viaceré komorbidity zvyšujú riziko závažných komplikácií počas tehotenstva.
Búšenie srdca (palpitácie) v tehotenstve
Búšenie srdca počas tehotenstva (palpitácie) je normálnym a častým javom. Žena cíti v tomto období búšenie svojho srdca intenzívnejšie alebo rýchlejšie ako obvykle. Počas tehotenstva sa objem krvi v tele ženy zvyšuje, aby podporil výživu plodu. Táto zmena môže spôsobiť zvýšený tep srdca. Je bežné, že ženy sa počas tehotenstva stretávajú s výkyvmi tlaku, ktoré môžu ovplyvňovať srdcovú činnosť. Búšenie srdca sa tiež považuje za bežný symptóm nízkeho krvného tlaku alebo chudokrvnosti (anémie). Hormonálne zmeny, najmä zvýšená hladina progesterónu, môžu ovplyvniť rytmus srdca. Za búšením srdca v tehotenstve môže byť aj zvýšená činnosť štítnej žľazy, ktorá je v období gravidity aktívnejšia. V neposlednom rade strach, stres, nervozita a rôzne emocionálne výkyvy môžu vyvolávať zmeny v srdcovej činnosti.
Ženy často vnímajú okamihy, keď srdce vynecháva, čo u nich vyvoláva pocit nepohodlia. Alkohol a fajčenie v tehotenstve sú tabu, no práve nikotín a alkohol môžu stáť za predčasnou komorovou kontrakciou srdca, resp. V tehotenstve mnohé ženy búšenie srdca indikujú práve pred spaním alebo v okamihu, ako sa dajú do pokojovej polohy. Búšenie srdca totiž prebieha aj v pokojovej polohe. Niektoré ženy sa s výkyvmi srdcovej činnosti stretávali až do pôrodu, pričom následne tieto symptómy odzneli. Ďalšie ženy v rámci svojich skúseností hovoria, že búšenie srdca v tehotenstve pociťovali primárne v prvom trimestri.
V niektorých prípadoch je možné nasadiť medikamentóznu liečbu (napr. Isoptin), ktorou sa upokoja sťahy srdca. Búšenie srdca sa môže objaviť aj v prípade nedostatku horčíka, vtedy je vhodné doplniť množstvo horčíka vhodným doplnkom výživy. Príčinou býva tiež nedostatok tekutín - potrebné je zvýšiť príjem tekutín a dodržiavať pravidelný pitný režim. Spôsobiť búšenie srdca v tehotenstve môže aj soľ, takže príliš solené jedlá môžu zapríčiniť vyššiu hladinu sodíka, ktorá môže prispieť k búšeniu srdca. Veľmi dôležitý je optimálny pomer vitamínov a minerálov v tele - sodík, draslík, vápnik, horčík.
Vo väčšine prípadov je búšenie srdca v tehotenstve normálnym a neškodným javom. Avšak, ak sa vyskytnú ďalšie príznaky, ako sú závraty, mdloby, nezvyčajné bolesti v hrudníku alebo dýchavičnosť, je dôležité konzultovať takýto stav s lekárom. Môže to byť znakom iných zdravotných komplikácií (kardiovaskulárnych ochorení), ktoré by mohli vyžadovať diagnostiku a ďalšiu odbornú starostlivosť.
Čo sú búšenie srdca? Búšenie srdca sú pocity zrýchleného, trepotajúceho sa alebo búšiaceho srdca.Sú palpitácie srdca normálne počas tehotenstva? Áno, mnoho žien má počas tehotenstva búšenie srdca a často je to neškodné.Čo spôsobuje búšenie srdca v tehotenstve? Zvýšený objem krvi, hormonálne zmeny, nízky krvný tlak, anémia, zvýšená činnosť štítnej žľazy, stres, úzkosť.Kedy by som mala vyhľadať lekársku pomoc kvôli palpitáciám? Pri závratov, mdlobách, bolestiach na hrudníku, dýchavičnosti.Ako sa diagnostikuje palpitácia srdca? Anamnéza, fyzikálne vyšetrenie, EKG, prípadne ďalšie kardiologické vyšetrenia.Aké sú dostupné liečby palpitácií srdca v tehotenstve? Väčšinou nie je potrebná liečba, pri závažnejších stavoch medikamentózna liečba, úprava životného štýlu.Môže búšenie srdca poškodiť moje dieťa? Vo väčšine prípadov benígne búšenie srdca dieťaťu neublíži.Aké zmeny životného štýlu môžu pomôcť znížiť palpitácie? Vyhýbanie sa kofeínu, alkoholu, fajčeniu, zvládanie stresu, dostatočný príjem tekutín a minerálov.Existujú nejaké dlhodobé účinky palpitácií srdca počas tehotenstva? Väčšina žien nepociťuje dlhodobé účinky benígnych palpitácií.Ako môžem zabrániť búšeniu srdca počas tehotenstva? Dodržiavaním zdravého životného štýlu a včasnou liečbou prípadných základných ochorení.
tags: #zlyhanie #srdca #tehotenstvo
