V posledných desaťročiach sa pôrodníci a gynekológovia čoraz častejšie stretávajú s klinickými situáciami, ktoré sa tradične označovali ako placenta accreta, increta a percreta. Tieto stavy, súhrnne nazývané ako abnormálne invazívna placenta (AIP), predstavujú významnú výzvu v perinatálnej starostlivosti, s rastúcou incidenciou a potenciálne život ohrozujúcimi komplikáciami. Zatiaľ čo v 80. rokoch minulého storočia bola incidencia placenta accreta udávaná v pomere 1:2 510 tehotenstiev, v rokoch 1982-2002 to už bolo 1:533 tehotenstiev a v súčasnosti sa tento pomer ďalej zvyšuje. V odbornom písomníctve sa preto čoraz častejšie používajú termíny „morbidne adherujúca placenta“ alebo „abnormálne invazívna placenta (AIP)“. Tento článok sa zameriava na súčasné poznatky o etiológii, diagnostike a manažmente AIP, pričom sa snaží poskytnúť komplexný prehľad od základných princípov až po pokročilé stratégie.
Pochopenie stupňov invázie placenty
Na lepšie pochopenie AIP je kľúčové rozlíšiť jednotlivé formy invázie trofoblastu. Za normálnych okolností dosahuje trofoblast len úroveň deciduy (povrchovej vrstvy endometria) a neprerastá cez pars basalis endometria. Kľúčovú úlohu v tomto procese zohráva tzv. Nitabuchova membrána, ktorá sa nachádza medzi endometriom a myometriom.
- Placenta accreta: V tomto prípade trofoblast preniká cez pars basalis, ale nezasahuje do myometria. Je to najčastejšia forma AIP, tvoriaca približne 75 % všetkých prípadov. Hoci sa placenta accreta neviaže priamo na svalovinu maternice, jej hlbšie prieniky môžu sťažiť prirodzené oddelenie.
- Placenta increta: Pri tomto stupni trofoblast prerastá do svaloviny maternice (myometria). Oddelenie placenty je výrazne komplikovanejšie a zvyšuje sa riziko silného krvácania.
- Placenta percreta: Ide o najzávažnejšiu formu, kde placenta úplne prerastá cez svalovinu maternice a môže zasiahnuť aj okolité orgány, ako je močový mechúr alebo konečník. Tento stav predstavuje najvyššie riziko komplikácií.
Okrem týchto troch hlavných kategórií sa niekedy uvádza aj placenta adherens, ktorá predstavuje miernejšiu formu, kde je placenta síce pevnejšie prirastená, ale neprerastá do hlbších vrstiev. Vo väčšine prípadov sa dá po pôrode oddeliť manuálne.
Etiológia a rizikové faktory
Presná patogenéza abnormálne invazívnej placenty nie je úplne objasnená. Predpokladá sa však, že k invázii trofoblastu prispieva abnormálna decidualizácia, teda chybné formovanie deciduy, ktorá môže byť ztenčená alebo úplne chýbať. K tomuto stavu prispievajú viaceré faktory:
- Anatomické a chirurgické faktory:
- Placentácia v dolnom segmente maternice, endocervixe alebo v maternici s vrodenou chybou (septum, uterus duplex).
- Predchádzajúce chirurgické zákroky na maternici, ktoré oslabujú alebo ničia endometriálnu vrstvu. Medzi najčastejšie patria:
- Cisársky rez (zvýšený počet cisárskych rezov v anamnéze je jedným z najsilnejších rizikových faktorov).
- Myomektómia (odstránenie myómov).
- Revízia dutiny maternice (napr. po potrate).
- Hysteroskopická resekcia adhézií.
- Ablácia endometria.
- Resekcia rohu maternice pri kornuálnej gravidite.
- Kyretáž.
- Nekonvenčné rizikové faktory:
- Multiparita: Viac ako tri pôrody v anamnéze.
- Vyšší materský vek: Nad 35 rokov.
- Predchádzajúci zápal maternice.
- Placenta praevia: Nízko nasedajúca placenta alebo placenta pokrývajúca krčok maternice. Kombinácia placenta praevia a viacerých cisárskych rezov v anamnéze môže zvýšiť riziko AIP až na 67 %.
- Imunologické faktory: Výskum naznačuje, že abnormálna hladina T regulačných lymfocytov (Tregs) v decidui môže hrať úlohu. Tieto lymfocyty sú zodpovedné za toleranciu paternálnych antigénov a udržanie tehotenstva. Ich nadmerný počet môže viesť k potlačeniu materskej cytotoxickej imunity a nekontrolovanej invázii trofoblastu.
Je dôležité poznamenať, že AIP sa môže vyskytnúť aj u žien bez zjavných rizikových faktorov, čo naznačuje komplexnú etiológiu tohto stavu.
Lymfocytová imunizačná terapia (LIT) pre opakované potraty
Diagnostika AIP: Včasné rozpoznanie je kľúčové
Včasná a presná diagnostika AIP je nevyhnutná pre optimálny manažment a minimalizáciu rizík. Hoci v minulosti sa AIP často odhalila až pri pokuse o manuálne odstránenie placenty, moderné zobrazovacie metódy výrazne zlepšili jej antenatálnu detekciu.
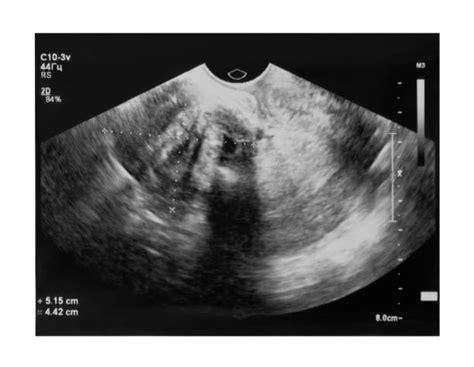
Ultrazvukové vyšetrenie
Ultrazvuk je v súčasnosti najspoľahlivejšou a najčastejšie používanou metódou na diagnostiku AIP. Rozsiahle metaanalýzy preukázali vysokú senzitivitu (takmer 91 %) a špecificitu (96 %) ultrazvukového vyšetrenia pri identifikácii AIP. Typické ultrazvukové nálezy zahŕňajú:
- Ztráta alebo prerušovaná hypoechogénna zóna medzi placentou a myometriom (normálne je prítomný zreteľný priestor).
- Zvýšená vaskularizácia v oblasti rozhrania medzi serózou maternice a stenou močového mechúra.
- Prítomnosť placentárnych „jazierok“ alebo lakún: Viacpočetné lineárne nepravidelné vaskulárne priestory v placente, ktoré jej dodávajú vzhľad „švajčiarskeho syra“.
- Fokálna alebo difúzna intralakunárna prietoková aktivita pri Dopplerovskom vyšetrení.
- Cievne „ostrovčeky“ s turbulentným prúdením.
Ultrazvukové nálezy môžu byť prítomné už v prvom trimestri, najmä ak je plodové vajce nidované v dolnom segmente maternice, blízko alebo v mieste predchádzajúcej hysterotomie. Farebné Dopplerovské mapovanie a volumové ultrazvukové zobrazenie môžu pomôcť pri spresnení diagnostiky.
Magnetická rezonancia (MRI)
Magnetická rezonancia (MRI) môže byť použitá na doplnenie ultrazvukovej diagnostiky, najmä v prípadoch nejednoznačných ultrazvukových nálezov alebo pri podozrení na inváziu do okolitých tkanív. Hoci MRI má podobnú senzitivitu ako ultrazvuk (94 %), jej špecificita je nižšia (84 %). Využitie MRI je spojené s vyššou cenou, nárokmi na skúsenosti radiológa a pomerne nekomfortným prevedením pre tehotnú ženu. V súčasnosti sa MRI nepovažuje za metódu prvej voľby, ale skôr za doplňkové alebo experimentálne vyšetrenie.
Multidisciplinárny manažment AIP
Riešenie AIP si vyžaduje komplexný a koordinovaný prístup, ktorý zahŕňa multidisciplinárny tím.
Prenatálna starostlivosť a plánovanie pôrodu
Pri identifikácii tehotných s vyšším rizikom AIP je kľúčové:
- Informovanie pacientky: O riziku AIP, možných komplikáciách (vrátane potreby hysterektómie) a plánovanom postupe.
- Plánovanie pôrodu: V závislosti od miery istoty diagnózy a rozsahu invázie sa pôrod zvyčajne plánuje medzi 34. a 36. ukončeným týždňom tehotenstva. Cieľom je minimalizovať riziko život ohrozujúceho krvácania.
- Preventívna hospitalizácia: Pri asymptomatickom priebehu AIP, najmä v kombinácii s placenta praevia, nie je preventívna hospitalizácia vždy nevyhnutná, ak sú zabezpečené dostatočné opatrenia počas pôrodu (plánovanie operácie, prítomnosť skúseného operatéra, zabezpečenie krvných náhrad).
- Kortikosteroidy: Pri riziku predčasného pôrodu sa zvažuje podanie kortikosteroidov na podporu plúcnej zrelosti plodu.
Operačný manažment
Voľba operačného postupu závisí od rozsahu invázie, reprodukčných plánov ženy a dostupnosti špecializovanej starostlivosti.
- Radikálny prístup:
- Cisársky rez s následnou hysterektómiou: Odporúča sa u žien, ktoré neplánujú ďalšie tehotenstvo, alebo pri hlbokej (increta, percreta) či plošne rozsiahlej invázii.
- Konzervatívny prístup:
- Cisársky rez s odstránením placenty: Možný pri podozrení na fokálnu placenta accreta (mierna, plytká invázia).
- Cisársky rez s ponechaním placenty v maternici („in situ“): Tento prístup je spojený s vysokým rizikom komplikácií (krvácanie, sepsa, sekundárna hysterektómia, úmrtie) a nie je bežne uplatňovaný.
Kombinácia chirurgického zákroku s intervenčnou rádiológiou:V prípadoch, kde nie je k dispozícii skúsený onkogynekológ, môže byť výhodné využitie intervenčnej rádiológie na obmedzenie krvácania. Metódy zahŕňajú:
- Balónková oklúzia vnútrobrušných tepien: Pred operáciou sa zavedú katétre do ilických artérií a po pôrode plodu sa dočasne nafúknu balóniky, čím sa redukuje krvný tok do maternice.
- Embolizácia: Zavedenie embolizačného materiálu do ciev zásobujúcich placentu.
Tímová spolupráca
Neoddeliteľnou súčasťou manažmentu AIP je multidisciplinárna spolupráca, ktorá by mala zahŕňať:
- Pôrodník a onkogynekológ: Pre zvládnutie komplikovaného operačného terénu.
- Anesteziológ: Zabezpečenie adekvátnej anestézie a monitorovania.
- Neonatológ: Starostlivosť o novorodenca, najmä pri predčasnom pôrode.
- Urológ: V prípade invázie placenty do močového mechúra.
- Abdominálny chirurg: V prípade rozsiahlejšej invázie do okolitých orgánov.
- Intervenčný radiológ: Pre využitie cievnych uzáverových techník.
Komplikácie a perioperačné riziká
AIP je spojená s významným rizikom komplikácií, ktoré môžu ohroziť život matky aj dieťaťa.
Pre matku:
- Nezvládnuteľné krvácanie: Najčastejšia a najzávažnejšia komplikácia, ktorá môže viesť k masívnej strate krvi (viac ako 3 000 ml), potrebe rozsiahlych transfúzií a v extrémnych prípadoch aj k hysterektómii alebo úmrtiu.
- Poranenia močového mechúra a čreva: Pri invázii placenty do okolitých orgánov.
- Sepsa: Infekcia maternice alebo brušnej dutiny.
- Syndróm akútnej respiračnej tiesne (ARDS) a akútna tubulárna nekróza.
- Potreba následnej starostlivosti na jednotke intenzívnej starostlivosti (JIS).
Pre plod:
- Predčasný pôrod: Často spojený s krvácaním, najmä ak je prítomná aj placenta praevia.
- Rastová retardácia plodu: Porucha implantácie môže ovplyvniť výmenu živín, čo vedie k nižšej pôrodnej hmotnosti.
- Perinatálna mortalita: Hoci nízka, existuje zvýšené riziko v súvislosti s komplikáciami.
Prevencia a manažment krvácania
Prevencia a aktívny manažment krvácania sú prioritou pri AIP.
- Predoperačná príprava:
- Zabezpečenie krvných derivátov: Včasný kontakt s krvnou bankou na zabezpečenie dostatočného množstva vhodnej krvi a krvných zložiek.
- Pre-operatívna hemodilúcia a „cell saver“: Techniky na minimalizáciu krvnej straty počas operácie.
- Aplikácia erytropoetínu a železa: Na úpravu anémie a doplnenie zásob železa.
- Rekombinantný faktor VIIa: V niektorých prípadoch na zastavenie koagulopatie.
- Operačné techniky:
- Minimalizácia manipulácie s placentou: Cieľom je vyhnúť sa pokusom o manuálne odstránenie, ak je to možné.
- Uterotoniká: Podávanie liekov na podporu kontrakcie maternice a zástavu krvácania.
- Opichovanie krvácejúcich ciev: Použitie stehov na kontrolu krvácania.
- Pooperačná starostlivosť:
- Monitorovanie krvácania: Sledovanie pacientky na príznaky oneskoreného krvácania.
- Hysteroskopická kontrola: Po skončení šestonedelia na odstránenie zvyškov koagul a trofoblastu.
Budúce tehotenstvá po AIP
Ženy, ktoré prekonali AIP, majú zvýšené riziko jej opakovania v ďalšom tehotenstve, najmä ak pretrvávajú rizikové faktory. V takýchto prípadoch je nevyhnutné dôsledné sledovanie od začiatku tehotenstva. Ak bola vykonaná hysterektómia, ďalšie tehotenstvo nie je možné, čo môže mať významný psychologický dopad na ženu.
Záver
Abnormálne invazívna placenta predstavuje komplexnú a náročnú klinickú výzvu. Vďaka pokrokom v diagnostických metódach a multidisciplinárnemu prístupu k manažmentu je však možné riziko komplikácií znížiť a zabezpečiť čo najlepšiu starostlivosť pre matku aj dieťa. Včasná identifikácia, dôkladné plánovanie a koordinovaná tímová práca sú kľúčové pre úspešné zvládnutie tohto závažného stavu.
tags: #placenta #accreta #vyznam
