Mať svoju vlastnú rodinu a dieťa je prirodzeným snom každého človeka. Môže sa zdať, že počatie potomka je jednou z najjednoduchších vecí na svete, no nie je tomu vždy tak. Až 1 zo 6 párov je v súčasnosti neplodný a až 17 % párov trpí vážnymi poruchami plodnosti. Úspešnosť otehotnenia zdravého páru je v danom mesiaci len približne 20 %. Ak k otehotneniu nedôjde ani po roku a viac pravidelného snaženia sa, ak k nemu nedôjde ani po odstránení zistených príčin, respektíve porúch, ktoré sa iným spôsobom riešiť nedajú, párom sa odporúča podstúpiť niektorú z metód asistovanej reprodukcie. Tieto metódy ponúkajú nádej mnohým jednotlivcom a párom, ktoré čelia problémom s plodnosťou. V tomto článku rozoberieme metódy asistovanej reprodukcie, najmä umelé oplodnenie a mimotelové oplodnenie (IVF), ich priebeh, etické aspekty a ďalšie súvisiace informácie, ktoré sú dôležité pre páry zápasiace s neplodnosťou alebo dedičnými chorobami.
Pochopenie neplodnosti a jej príčin
Základom liečby neplodnosti je zistiť jej príčinu. Neplodnosť nie je choroba, ale symptóm, ktorý sa týka niekoľkých základných stavov. Preto je dôležité, aby sa identifikovali a vyliečili základné príčiny neplodnosti. Týka sa to vyšetrenia oboch potenciálnych rodičov - ženy i muža.
U žien sa tieto príčiny pohybujú v rozmedzí niekoľkých problémov vrátane endometriózy, myómov maternice, syndrómu polycystických vaječníkov, intersticiálnej cystitídy a adenomyózy. Faktory súvisiace s vekom rovnako zohrávajú úlohu, keďže s pribúdajúcim vekom u žien klesá plodnosť. Abnormality maternice, ako sú myómy alebo polypy, môžu viesť k ťažkostiam s dosiahnutím tehotenstva.
U mužov sa tieto príčiny môžu týkať nízkeho počtu spermií alebo nízkej pohyblivosti spermií alebo faktorov životného štýlu, ako je ich strava, výživa a cvičenie. Stavy ako nízky počet spermií, slabá pohyblivosť spermií alebo abnormálna morfológia spermií môžu brániť mužovej schopnosti počať s partnerkou.
Predtým, než sa pristúpi k asistovanej reprodukcii, je kľúčové podstúpiť komplexné diagnostické vyšetrenia. Prvým krokom je úvodná konzultácia v centre asistovanej reprodukcie, pričom pre efektívne využitie času sa odporúča návšteva oboch partnerov. Pri tejto konzultácii sa zvyčajne vykonáva spermiogram u partnera hodinu pred konzultáciou s IVF špecialistom, aby sa získali predbežné informácie o počte a pohyblivosti spermií. Zároveň prebehne odber krvi u partnerky, ktorý zahŕňa hormonálny profil, imunologické a genetické vyšetrenia.
Medzi základné vyšetrenia patria:
- Základný spermiogram a funkčné testy spermií: Tieto poskytujú informácie o koncentrácii, pohyblivosti a morfológii spermií.
- Test integrity DNA spermií: Poskytuje informácie o kvalite genetickej výbavy spermií.
- Stanovenie hormonálneho profilu: Vrátane AMH, podľa ktorého možno určiť ovariálnu rezervu.
- Imunologické vyšetrenia: Zamerané na prítomnosť protilátok, bunkovú imunitu, celiakiu, zoonózy, NK bunky a podobne.
- Genetická konzultácia a genetické vyšetrenia: Zahrňujú karyotyp, prípadne ďalšie testy odporúčané klinickým genetikom (napríklad trombofilné mutácie, vrodené poruchy zrážania krvi, cystická fibróza, SMA).
Po zistení príčin neplodnosti môžu páry zvážiť možnosti liečby. Kresťania, aj tí, ktorí prechádzajú neplodnosťou, by mali byť naplnení nádejou, pretože diagnóza alebo obdobie neplodnosti neznamená, že pár nikdy nebude mať deti; len si to môže vyžadovať viac práce a času, než pôvodne očakávali. Páry by mali investovať do restoratívnej reprodukčnej medicíny, aby identifikovali a vyliečili základné príčiny neplodnosti.
Umelé oplodnenie (UI) a intrauterinná inseminácia (IUI)
Umelé oplodnenie (UI) je lekársky zákrok, pri ktorom sa spermie vpravujú do ženského reprodukčného systému iným spôsobom ako pohlavným stykom. Hlavným cieľom umelého oplodnenia je uľahčiť počatie a pomôcť párom, ktoré sa môžu stretnúť s problémami s dosiahnutím tehotenstva prirodzenou cestou. Procedúra umelého oplodnenia zvyčajne zahŕňa odber spermií od mužského partnera alebo darcu spermií, ktoré sa potom spracujú a pripravia na vloženie do ženského reprodukčného traktu. Najbežnejšími miestami na umiestnenie spermií sú krčok maternice alebo maternica, v závislosti od použitej techniky.
Umelé oplodnenie sa často odporúča z rôznych dôvodov, vrátane mužskej neplodnosti, nevysvetliteľnej neplodnosti alebo stavov, ktoré môžu brániť prirodzenému počatiu. Môže byť tiež schodnou možnosťou pre slobodné ženy alebo páry rovnakého pohlavia, ktoré si želajú otehotnieť. Konkrétne indikácie pre umelé oplodnenie sú rôznorodé a môžu zahŕňať:
- Mužská neplodnosť: Nízky počet spermií, slabá pohyblivosť spermií alebo abnormálna morfológia spermií.
- Nevysvetliteľná neplodnosť: Keď páry majú problém s otehotnením bez zistiteľnej príčiny.
- Poruchy ovulácie: Ženy s nepravidelnou ovuláciou alebo stavmi ako syndróm polycystických vaječníkov (PCOS).
- Problémy s krčkom maternice: Cervikálny hlien, ktorý je nepriateľský voči spermiám, alebo štrukturálne abnormality krčka maternice.
- Endometrióza: Ženy s endometriózou môžu mať problémy s plodnosťou.
- Páry rovnakého pohlavia a slobodné ženy: Pre tých, ktorí chcú otehotnieť. Na Slovensku je však potrebné si ujasniť, či je možné podstúpiť umelé oplodnenie z darovaných spermií alebo vajíčok, pričom platí, že ženy bez partnera nemajú na Slovensku nárok na umelé oplodnenie.
Existuje niekoľko uznávaných techník umelého oplodnenia:
- Intrauterinná inseminácia (IUI): Toto je najčastejšie používaná metóda umelého oplodnenia. Pri IUI sa pripravené spermie zavádzajú priamo do maternice pomocou tenkého katétra. Táto technika zvyšuje šance, že sa spermie dostanú k vajíčku, pretože obchádza krčok maternice a umiestňuje ich bližšie k miestu, kde dochádza k oplodneniu. Spermie to tak majú bližšie k vajcovodu a vaječníkom, čo zvyšuje pravdepodobnosť otehotnenia. Táto metóda je vhodná napríklad práve pri mužskej neplodnosti, napríklad pri zníženej pohyblivosti či počte spermií. IUI môžete podstúpiť aj vtedy, ak využijete darcovské spermie, ak je vaším problémom endometrióza či znížená priechodnosť krčka maternice.
- Intracervikálna inseminácia (ICI): Pri tejto metóde sa spermie vpravujú priamo do krčka maternice. ICI sa používa menej často ako IUI.
Príprava a priebeh IUI:Príprava na umelé oplodnenie zahŕňa niekoľko dôležité krokov na zabezpečenie čo najlepšieho výsledku. Obaja partneri môžu podstúpiť sériu testov plodnosti. U ženy zvyčajne prebehne pred vložením spermií hormonálna stimulácia vaječníkov, aby sa vytvorilo čo najviac vajíčok a zvýšila sa pravdepodobnosť otehotnenia. Pochopenie ovulačného cyklu je kľúčové pre načasovanie umelého oplodnenia. Lekár urobí ultrazvuk, aby zistil presný čas ovulácie. Od muža je potrebný ejakulát, ktorý sa následne čistí a koncentruje. V deň zákroku, ak sa používajú spermie partnera, sa odoberie čerstvá vzorka spermií; ak sa používajú spermie darcu, vzorka sa rozmrazí a pripraví na insemináciu.
Samotná inseminácia je rýchly a relatívne bezbolestný proces. Budete ležať na vyšetrovacom stole, podobne ako pri gynekologickom vyšetrení. Do vagíny sa zavedie zrkadlo na vizualizáciu krčka maternice. V správnom čase lekár pomocou tenkého katétra vloží cez pošvu a krčok maternice do vnútra maternice pripravené spermie. Niekoľko minút po zákroku budete ležať, potom sa môžete obliecť a pokračovať v bežných aktivitách, hoci náročnejšie fyzické aktivity je vhodné na pár dní vynechať. Väčšina žien sa môže vrátiť k svojim bežným aktivitám vrátane práce a cvičenia do týždňa. Približne dva týždne po zákroku sa vrátite do ordinácie lekára na následnú kontrolu, ktorá môže zahŕňať krvný test na kontrolu tehotenstva.
Riziká a úspešnosť IUI:Hoci umelé oplodnenie je všeobecne považované za bezpečné, je dôležité si byť vedomý potenciálnych rizík a komplikácií. Jedným z najčastejších rizík je možnosť viacpočetného tehotenstva, najmä ak sa používajú lieky na plodnosť na stimuláciu ovulácie. Ak sa na stimuláciu ovulácie používajú lieky na plodnosť, existuje riziko ovariálneho hyperstimulačného syndrómu (OHSS), stavu, pri ktorom vaječníky opuchnú a budú bolestivé. Hoci je to zriedkavé, existuje riziko mimomaternicového tehotenstva. Emocionálna záťaž umelého oplodnenia môže byť značná, preto je dôležitá emocionálna príprava a podpora.
Miera úspešnosti IUI sa líši v závislosti od individuálnych faktorov vrátane veku a základných problémov s plodnosťou. Jej úspešnosť je pomerne nízka, čo vedie k odporúčaniu opakovať ju vo viacerých cykloch po sebe. Vedľajšie účinky sú zvyčajne minimálne a môžu zahŕňať mierne kŕče alebo špinenie. Medzi cyklami sa často odporúča krátka čakacia doba, aby sa telo mohlo zotaviť.
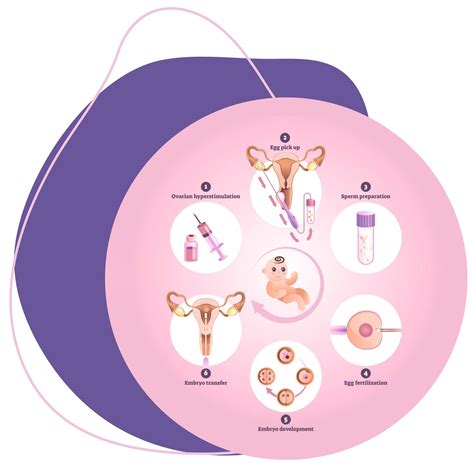
Mimotelové oplodnenie (IVF): Detailný pohľad
Mimotelové oplodnenie (z angl. In vitro fertilization, skratka IVF) je jednou z mnohých metód asistovanej reprodukcie a jednou z najuznávanejších a najúčinnejších. Ide o modernú a vysoko efektívnu laboratórnu techniku, pri ktorej dochádza k oplodneniu vajíčka spermiou mimo maternice, v laboratóriu, v petriho miske. V niektorých prípadoch lekár navrhne hneď IVF, ak iné metódy neboli úspešné alebo ak je indikácia závažnejšia.
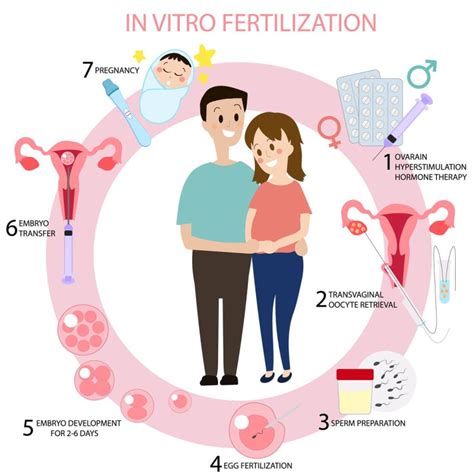
Celý proces IVF je zložený z množstva krokov a môže trvať aj niekoľko mesiacov. Pre páry, ktoré zápasia s neplodnosťou alebo dedičnými chorobami, je dôležité, aby mali pevnú predstavu o tom, ako IVF funguje.
Úvodná konzultácia a vyšetrenia:Prvým krokom je úvodná konzultácia v centre asistovanej reprodukcie. U žien ide štandardne o hormonálne, imunologické a ultrazvukové vyšetrenie. Zároveň sa vykonáva základný spermiogram a funkčné testy spermií pre muža. Ponúkame komplexné bezplatné vstupné vyšetrenia, vrátane konzultácie.
Hormonálna stimulácia vaječníkov:Pre podstúpenie mimotelového oplodnenia je nevyhnutné získať väčší počet zrelých vajíčok. Lekári často spoliehajú na silné hormonálne lieky, ktoré stimulujú ženské telo, aby vytvorilo až 35 vajíčok - oveľa viac ako jedno vajíčko, ktoré ženské telo prirodzene vytvorí každý mesiac. Tieto lieky sa užívajú napríklad vo forme podkožných injekcií alebo tabletiek a pacientky si ich aplikujú samy po zaškolení odborníkom podľa vopred stanoveného presného harmonogramu. Počas tohto procesu vyvolávania ovulácie pacientka pravdepodobne niekoľkokrát navštívi kliniku IVF a lekár pomocou ultrazvuku a krvných testov skontroluje, či všetko prebieha podľa plánu. Hormonálna stimulácia trvá približne 8-14 dní.
Odber vajíčok (Oocyte pick-up):Prebieha 34-36 hodín po poslednej hormonálnej injekcii na samotnej klinike IVF. Ide o miniinvazívny a takmer bezbolestný zákrok, ktorý trvá približne 5-15 minút. Vykonáva sa v krátkej anestézii, pred ktorou vám aplikujú do žily sedatíva a lieky proti bolesti. Na odber vajíčok sa využíva najčastejšie transvaginálna aspirácia pod ultrazvukovou kontrolou. Do vagíny je vložená ultrazvuková sonda a pod jej kontrolou sa ďalej zavádza tenká ihla, ktorá prenikne až do vaječníka. Tam sa opatrne nasajú z folikulov dozreté vajíčka. Folikulárna tekutina s vajíčkami sa zbiera do skúmavky, ktorá sa odovzdáva do embryologického laboratória. Z narkózy sa preberiete takmer okamžite po výkone a ďalšie 2 hodiny budete sledovaná na dospávacej izbe.
Odber spermií:Ak sa rozhodnete použiť na umelé oplodnenie spermie svojho partnera, poskytne vzorku spermií v ordinácii lekára alebo na klinike IVF prostredníctvom masturbácie v deň odberu vajíčok. V niektorých prípadoch sú potrebné iné metódy odberu spermií, ako napríklad aspirácia semenníkov (extrakcia spermií priamo zo semenníka pomocou tenkej ihly alebo chirurgicky).
Oplodnenie v laboratóriu:Po úspešnom odbere vajíčok a spermií sa vajíčka oplodnia v laboratóriu. Prebieha to mimo maternice, v laboratóriu, počas 3 až 6 dní nasledujúcich po odbere. Pri IVF spermia do vajíčka vojde prirodzene, bez ďalšieho zásahu. Avšak, najúčinnejšou metódou pri liečbe ťažších foriem mužskej neplodnosti je metóda ICSI (intracytoplazmatická injekcia spermie do vajíčka). Ide o mechanické vpravenie jednej spermie do vajíčka pomocou mikroihly pod špeciálnym mikroskopom. ICSI môžete podstúpiť napríklad pri nízkom počte spermií, nedostatočne pohyblivých spermiách alebo vysokom počte poškodených spermií v ejakuláte. Vyselektujú sa len zdravé, nepoškodené spermie. Existuje aj upravená metóda ICSI, pri ktorej sa použijú len zrelé a geneticky vyšetrené spermie.
Kultivácia embryí:Po oplodnení sa vajíčka vyvíjajú v špeciálnom prostredí, ktoré čo najlepšie napodobňuje pomery v maternici. Kultivácia prebieha po odbere vajíčok, presnejšie po ich oplodnení spermiami a trvá dva až tri dni, prípadne až do piateho alebo šiesteho dňa, keď embryá dosiahnu požadované štádium blastocysty.
Predimplantačná genetická diagnostika (PGD/PGT):Vo vopred určených prípadoch sa po úspešnom oplodnení vajíčok vykonáva aj predimplantačné genetické testovanie (PGT), čo znamená genetické vyšetrenie embrya vo včasnom štádiu jeho vývoja. Zvyčajne na 5.-6. deň, keď embryá dosiahnu požadované štádium, sa z nich odoberie malá vzorka. Tá sa následne testuje, aby sa zistila prítomnosť prípadných genetických porúch. Lekári testujú špecifické genetické choroby a overujú správny počet chromozómov. Embryá, ktoré sú geneticky v poriadku, môžu byť vložené do maternice. Hoci zákony v Kanade obmedzujú používanie PGD, tá istá technológia môže lekárom umožniť určiť pohlavie, fyzické vlastnosti alebo intelektuálne schopnosti dieťaťa.
Embryotransfer (ET):Embryotransfer je prenos embrya do maternice, ktorý nasleduje po jeho úspešnej kultivácii v inkubátore. Realizuje sa vo vopred dohodnutom termíne, zvyčajne na 3. až 6. deň po odbere vajíčok. Samotný výkon trvá štandardne do niekoľkých minút a prebieha bez anestézie. Do maternice sa cez pošvu zavedie katéter (tenká ohybná hadička), cez ktorý sa zo striekačky prenesie vopred dohodnutý počet embryí. Po tejto procedúre môžete pokračovať ďalej v bežných denných činnostiach, avšak náročnejšie fyzické aktivity je vhodné na niekoľko dní vynechať. V prípade transferu už predtým mrazeného embrya hovoríme o tzv. kryoembryotransfere (KET).
Tehotenský test:To, či bol cyklus IVF úspešný a či ste tehotná, overí lekár po 12 dňoch až 2 týždňoch od odberu vajíčok prostredníctvom odberu krvi, kde sa zistí hladina hormónu hCG. Pacientka otehotnie, ak sa niektoré z embryí uhniezdi na sliznici maternice. Ak sa vám otehotnieť nepodarilo, prestanete užívať hormonálne prípravky a menštruáciu pravdepodobne dostanete do jedného týždňa.
Oplodnenie in vitro (IVF): Podrobný návod.
Etické a morálne dôsledky mimotelového oplodnenia
Mimotelové oplodnenie (IVF) sa v Biblii nespomína. Niektorí kresťania dospeli k záveru, že to znamená, že Biblia je agnostická voči IVF. Pre páry, ktoré zápasia s neplodnosťou alebo dedičnými chorobami, je dôležité, aby mali pevnú predstavu o tom, aké sú jeho morálne dôsledky a aké možnosti majú kresťania k dispozícii.
Osud embryí a etické dilemy:Pri získavaní ženských vajíčok na IVF sa lekári často spoliehajú na silné hormonálne lieky, ktoré stimulujú ženské telo, aby vytvorilo až 35 vajíčok. V priemere približne z 80 % vajíčok, ktoré lekári umiestnia ku spermiám, vznikne embryo, ktoré je samostatnou, jedinečnou a živou ľudskou osobou. Lekári vytvoria v priemere 15 embryí v jednom kole IVF. Žiaľ, len 3-7 % všetkých vytvorených embryí vedie k narodeniu živého dieťaťa. Mnohé postupy IVF sú založené na rutinnom ničení ľudského života - buď úmyselnom, alebo nedbanlivom. Lekári často dokonca vytvárajú prebytok embryí, aby mohli testovať a vyberať tie s „najlepším“ genetickým profilom pomocou predimplantačnej genetickej diagnostiky (PGD). Hoci zákony v Kanade obmedzujú používanie PGD, tá istá technológia môže lekárom umožniť určiť pohlavie, fyzické vlastnosti alebo intelektuálne schopnosti dieťaťa. Na základe toho sa rodičia a lekári rozhodnú, ktoré embryá implantovať, ktoré embryá zmraziť na neskoršie použitie a ktoré (ak vôbec nejaké) embryá zničiť.
Hoci sa môže zdať samozrejmé, že rodičia chcú implantovať embryá, ktoré vytvorili, odvetvie plodnosti má iný cieľ: implantovať správny druh embryí s najvyššou šancou na úspech. Kliniky zamerané na liečbu neplodnosti v mnohých prípadoch praktizujú IVF s eugenickým predpokladom, že niektoré embryonálne deti si zaslúžia život viac ako iné. Kliniky často poskytujú rodičom vopred stanovené balíky, ktorých cieľom je vytvoriť čo najviac embryí, otestovať a vybrať tie najzdravšie a zničiť embryá, ktoré sú nechcené alebo sa považujú za nedostatočne dobré.
Okrem obáv o to, ako sa s embryami zaobchádza, je tu aj pretrvávajúca otázka, čo by mali rodičia robiť so zvyšnými embryami. Nanešťastie, dostupné možnosti môžu rýchlo vyústiť do dystopie. Príkladom je jedna kamarátka (vo veku okolo 20 rokov), ktorá bola vytvorená prostredníctvom IVF a ktorá má stále niekoľko súrodencov v ľade. Stála pred ťažkým rozhodnutím, keď sa jej matka spýtala, či chce svojich súrodencov vynosiť, aby im dala šancu na život. Nakoniec sa rozhodla proti tejto možnosti. Katy Faustová, obhajkyňa práv detí, výstižne argumentovala, že niekto sa musí obetovať na náročnej ceste neplodnosti a reprodukčných technológií.
Riziká pre deti narodené prostredníctvom IVF:Výsledky IVF nie sú neutrálne. Deti narodené prostredníctvom IVF majú vyššiu pravdepodobnosť výskytu rakoviny, autizmu, menšieho rázštepu podnebia alebo vrodenej srdcovej vady. Ako tvrdí bioetik Oliver O’Donovan, „je veľký rozdiel medzi akceptovaním rizika postihnutého dieťaťa (ak nám toto riziko ukladá príroda) a tým, keď si toto riziko ukladáme sami v snahe dosiahnuť vlastné ciele“. Pre kresťanov, ktorí si cenia a chránia život od momentu počatia, takíto rodičia podriaďujú svoje vlastné želania dobru detí.
Biblický a kresťanský pohľad na reprodukčné technológie:Ako by teda mali kresťania premýšľať o reprodukčných technológiách? Názor, že vzhľadom na hriešnosť ľudskej prirodzenosti by kresťania mali reprodukčné technológie na použitie pri liečbe neplodnosti posudzovať na stupnici od „ideálnych“ po „menej ideálne“. Názor, že Biblia predstavuje „balíček“ manželstva, sexu a plodenia tak, že použitie mimotelového oplodnenia, ktoré obchádza neplodnosť aj sex, vo svojej podstate porušuje Božiu víziu plodenia. V každom biblickom príklade, kde sa medzi tieto tri odlišné a zjednotené úkony pridávajú stupne oddelenia, vstupuje do hry hriech. Ako zoznam postupuje, každá možnosť je rušivejšia ako tá predchádzajúca, čo sa týka počtu ľudí zapojených do aktu plodenia, ďalších oneskorení alebo prestávok v prirodzenom akte počatia a tehotenstva a v potrebných nástrojoch a liekoch. Stručne povedané, každý ďalší krok pridáva ďalšie prekážky medzi balíček manželstva, sexu a plodenia.
Niektorí kresťania môžu urobiť čiaru pred IVF, zatiaľ čo iní môžu pripustiť obmedzené používanie takejto technológie. Takéto páry veria, že môžu zostať pevne v rámci Božej vízie manželstva, sexu a plodenia tým, že budú obmedzene používať reprodukčnú technológiu v rámci manželstva muža a ženy s pevným zákazom testovania, výberu alebo ničenia ľudského života.
Riziká a alternatívy k tradičnému IVF
Hoci mimotelové oplodnenie (IVF) je jednou z najúčinnejších metód asistovanej reprodukcie, ako každý lekársky zákrok, aj tieto metódy majú svoje riziká. Je dôležité poznať základné princípy umelého oplodnenia - najmä to, čo sa robí s embryami, ktoré budú vytvorené, tiež napríklad to, aké máte možnosti, čo sa týka rozhodovania o počte embryí, ktoré vám budú vložené do maternice. Mali by ste vedieť, že pri umelom oplodnení môže vzniknúť viac embryí, no do vašej maternice vložia zvyčajne len jedno. Ak je viacpočetná tehotnosť problém, lekári musia rozhodnúť o počte vložených embryí.
Možné zdravotné riziká:
- Ovariálny hyperstimulačný syndróm (OHSS): Spôsobený hormonálnymi injekciami na stimuláciu vaječníkov. Ide o asi týždeň trvajúce bolesti brucha, nafukovanie, nevoľnosť, vracanie a hnačky. Ak otehotniete, príznaky môžu pokračovať aj niekoľko týždňov. Hyperstimulačný syndróm je jednou z možných komplikácií.
- Mimomaternicové tehotenstvo: V prípade, že sa oplodnené vajíčko usídli inde, než sa má.
- Viacnásobné tehotenstvá: Jedným z najčastejších rizík umelého oplodnenia je možnosť viacpočetného tehotenstva (dvojičky, trojičky atď.).
Alternatívy k štandardnému IVF:Vzhľadom na mnohé etické a morálne problémy spojené s IVF sa mnoho párov obrátilo na alternatívny spôsob liečby známy ako „prirodzené IVF“ alebo minimálna stimulácia. Pri prirodzenom IVF lekári vytvárajú vždy len jedno embryo, vyhýbajú sa používaniu silných hormónov a pracujú v rámci prirodzeného cyklu ženy, aby implantovali embryo, keď je prirodzene plodná. Mnohí sa vyhýbajú testovaniu embryí na genetické alebo fyzické vlastnosti a embryá nemrazia ani neničia. Tento prístup minimalizuje riziká a etické dilemy spojené s nadmernou stimuláciou a manipuláciou s embryami.
Ďalšie metódy asistovanej reprodukcie:Asistovaná reprodukcia neznamená hneď IVF. Okrem IUI existujú aj ďalšie techniky.
- Prenos gamét do vajíčkovodu (GIFT - Gamete Intrafallopian Transfer): Ide ešte o krok ďalej a odoberá vajíčka aj spermie. Lekári umiestnia vajíčka a spermie oddelené vzduchovou bublinou do katétra a potom ich vstreknú do vajíčkovodov ženy. Oplodnenie prebieha v tele ženy, čo je bližšie k prirodzenému procesu.
- Oplodnenie in vitro (IVF) a prenos zygoty do vajíčkovodu (ZIFT - Zygote Intrafallopian Transfer): Sú podobné postupy, pri ktorých spermie oplodnia vajíčko v petriho miske. Proces vytvárania a manipulácie s embryami je rovnaký; jediná odlišnosť spočíva v tom, kam sa pri jednotlivých metódach embryo umiestni - pri ZIFT sa zygota umiestni do vajíčkovodu.
Darovanie gamét a reprodukcia tretej strany
Páry alebo slobodné osoby majú napokon možnosť reprodukcie s účasťou tretej strany, pri ktorej sa na vytvorenie a počatie dieťaťa môže použiť darcovské vajíčko, spermie alebo maternica (náhradné materstvo). Ak využijete darcovské vajíčka alebo spermie, je potrebné si ujasniť svoje postoje k „cudziemu“ genetickému materiálu.
Hoci existuje mnoho dôvodov, prečo sa vyhnúť reprodukcii s účasťou tretej strany v záujme blaha potenciálneho dieťaťa, dvojnásobne to porušuje biblické učenie o výlučnosti manželstva (ktoré sa vzťahuje aj na sex a plodenie) tým, že do aktu plodenia vnáša genetický materiál tretej osoby a intímne používanie jej tela. Keď čítame o Abrahámovi, ktorý počal dieťa so Sárinou slúžkou Hagar, môžeme sa oprávnene zamračiť, ale medikalizované použitie cudzieho vajíčka, spermií alebo maternice pri reprodukčných technológiách na vytvorenie dieťaťa sa od Abrahámovho mimomanželského sexu s Hagar líši len stupňom, nie druhom.
Na Slovensku sa dá podstúpiť umelé oplodnenie z darovaných spermií alebo darovaných vajíčok. Je však pravda, že ženy bez partnera nemajú na Slovensku nárok na umelé oplodnenie, čo zdôrazňuje legislatívne a etické obmedzenia spojené s reprodukciou tretej strany v konkrétnom kontexte.
Kvalita vajíčok a faktory ovplyvňujúce plodnosť
Vznik každého nového života začína vo vajíčku. Odborný výraz fertilita znamená plodnosť a vyjadruje potenciál vajíčka stať sa oplodneným a natoľko životaschopným, že prejde úspešným tehotenstvom. Kvalita vajíčok je kľúčovým faktorom úspešnosti počatia, či už prirodzenou cestou alebo prostredníctvom asistovanej reprodukcie.
V polovici 30. roku života ženy začína plodnosť rýchlo klesať, čo je do značnej miery výsledkom klesajúcej kvality vajíčok. Väčšina chromozomálnych abnormalít vo vajíčkach sa nehromadí postupne medzi 30. a 40. rokom života, ako si možno viacerí myslia. V skutočnosti k väčšine chromozómových chýb dochádza krátko pred ovuláciou, v štádiách procesu delenia, zvaného meióza. Ak proces v ktorejkoľvek fáze zlyhá, konečným výsledkom je nadbytočná alebo chýbajúca kópia chromozómu. Najznámejším príkladom chromozomálnej abnormality je Downov syndróm. V 95 percentách prípadov je Downov syndróm spôsobený tým, že vajíčko poskytne jednu kópiu chromozómu 21 navyše, plod má teda tri kópie namiesto zvyčajných dvoch. Z tohto dôvodu sa Downov syndróm nazýva aj trizómia 21.
Spermie a vajíčka sú špecializované bunky, nazývané gaméty, a sú jedinečné v porovnaní s väčšinou ostatných buniek v tele, pretože obsahujú iba 23 chromozómov, čo je len polovica ich obvyklého počtu. Vajíčko dozrieva vo folikule, obale zloženom z buniek s vyživovacou a hormonálnou funkciou. Pri narodení disponuje žena všetkými vajíčkami, ktoré kedy bude mať, a každé vajíčko je až po obdobie niekoľkých mesiacov pred ovuláciou v takzvanom pozastavenom stave. Ak má žena 28-dňový menštruačný cyklus, tak k ovulácii dochádza približne na 14. deň od začiatku menštruačného krvácania. Čas, keď je vajíčko pripravené na oplodnenie, je zhruba 12 - 24 hodín po ovulácii.
Vajíčko potrebuje v kritických časoch energiu, ktorá poskytuje palivo pre rôzne procesy spojené s delením chromozómov. Rastúce vajíčko potrebuje veľa energie vo forme chemickej zlúčeniny adenozíntrifosfátu - ATP -, a preto má viac ako pätnásťtisíc bunkových štruktúr - mitochondrií. Je ich desaťkrát viac, ako má ktorákoľvek iná bunka v tele. Štruktúry, ktoré vytvárajú energiu vnútri vajíčok sa výrazne menia s vekom, v reakcii na živiny a iné vonkajšie faktory. V priebehu času a v reakcii na oxidačný stres dochádza k poškodeniu mitochondrií a tie sú potom menej schopné produkovať energiu.
Nespočetné klinické štúdie ukázali, že ak sa vyhýbame niektorým toxínom a berieme špecifické doplnky výživy, môžeme zvýšiť percento vitálnych vajíčok, z ktorých potom vznikne kvalitné embryo. Dôležité je dodržiavať vyváženú stravu bohatú na ovocie, zeleninu, celozrnné výrobky a chudé bielkoviny. Zamerajte sa na výživnú stravu, ktorá podporuje reprodukčné zdravie. Potraviny bohaté na antioxidanty, omega-3 mastné kyseliny a vitamíny môžu byť prospešné.
Emocionálna stránka cesty za počatím
Umelé oplodnenie nie je len medicínsky zákrok, ale aj silná emočná cesta. Ak ste sa rozhodli pre umelé oplodnenie, pravdepodobne za sebou máte dlhé mesiace otázok, vyšetrení a tichých nádejí. Nie ste samy. Cesta umelého oplodnenia môže byť emocionálne náročná. Je dôležité si uvedomiť, že umelé oplodnenie nie je „ľahšia cesta“, a môže byť emocionálne náročné ako pre pár, tak i pre celú rodinu. Nie je výnimkou, že páry, ktoré podstúpia mimotelové oplodnenie bojujú počas celého procesu s obavami a strachom z neúspechu. Vysoká úroveň stresu môže negatívne ovplyvniť plodnosť, preto je emocionálna príprava a podpora kľúčová.
Dovoľte si cítiť všetko - smútok, hnev aj radosť. Umelé oplodnenie nie je skúškou vašej hodnoty ako ženy. Je to cesta. Pre niekoho kratšia, pre iného dlhšia. Psychologické faktory, ako je silná úzkosť alebo depresia, môžu sťažiť zvládanie emocionálnych aspektov liečby neplodnosti. Pochopenie postupu a jeho potenciálnych rizík vám môže pomôcť zmierniť akékoľvek obavy, ktoré môžete mať. Po umelom oplodnení si pacientky často kladú otázku, ako bude prebiehať rekonvalescencia a kedy sa môžu vrátiť k svojim bežným aktivitám. Včasná a adekvátna emocionálna podpora a poradenstvo môžu pomôcť zmierniť tieto pocity a zlepšiť celkový zážitok.
Praktické aspekty a financovanie
Výber vhodného centra asistovanej reprodukcie je dôležitý pre úspech a celkový pocit páru. "Asistovaná reprodukcia IVF technikami je dnes naozaj veľmi prepracovaná, existujú takzvané protokoly liečby. Rozdiel medzi jednotlivými centrami asistovanej reprodukcie v metódach liečby nie je až taký zásadný. Dôležité je, aby sa vo vybranom zariadení pár cítil dobre, aby cítil dôveru, aby mu vyhovoval celkový prístup daného centra," hovorí MUDr.
Náklady a poistné krytie:Mimotelové oplodnenie už nie je tak drahé a nedostupné ako tomu bývalo v minulosti. Svoj postoj k úhrade IVF zmenili zdravotné aj komerčné poisťovne. Na Slovensku existuje komerčné poistné krytie neplodnosti, pričom zdravotné poisťovne hradia tri cykly mimotelového oplodnenia ženy do dovŕšenia 39. roku života. Asistovaná reprodukcia tiež ponúka niekoľko kľúčových zlepšení zdravia a kvality života pre jednotlivcov a páry, ktoré čelia problémom s plodnosťou. Umelé oplodnenie môže byť nákladné a poistné krytie sa môže líšiť, preto je dôležité sa s týmito finančnými aspektmi oboznámiť vopred. Napríklad priemerné náklady na umelé oplodnenie v Indii sa pohybujú od 15 000 do 50 000 ₹.
Životný štýl a rekonvalescencia:Po zákroku si možno budete musieť dopriať nejaký čas na odpočinok a relax. Ľahké cvičenie je vo všeobecnosti v poriadku, ale odporúča sa vyhýbať sa namáhavému tréningu niekoľko dní po zákroku. Väčšina žien sa môže vrátiť k svojim bežným aktivitám v priebehu niekoľkých dní po zákroku. Ak je to potrebné, môžete užívať voľnopredajné lieky proti bolesti, ako je ibuprofén alebo acetaminofén. Hoci vek môže ovplyvniť plodnosť, mnoho starších pacientov môže bezpečne podstúpiť umelé oplodnenie. Medzi cyklami sa často odporúča krátka čakacia doba, aby sa telo mohlo zotaviť. Áno, väčšina žien môže krátko po zákroku cestovať.
Umelé oplodnenie je cennou možnosťou pre jednotlivcov a páry, ktoré čelia problémom s plodnosťou. Vďaka relatívne jednoduchému postupu, minimálnej dobe rekonvalescencie a potenciálu úspešných výsledkov môže výrazne zvýšiť šance na počatie. Miera úspešnosti sa líši v závislosti od individuálnych faktorov vrátane veku a základných problémov s plodnosťou. Priemerne sa úspešnosť pohybuje medzi 30 - 45 % na jeden cyklus. IVF metódy nie sú stopercentne úspešné, preto sa snažte pristupovať k nim triezvo, aby ste dokázali bez obviňovania spracovať prípadné sklamanie z neúspechu. Odbornosť lekárov a moderné technológie dokážu redukovať možné zdravotné riziká spojené s liečbou neplodnosti na minimum.
tags: #umele #oplodnenie #prednaska
