Náhlý pád k zemi, často s výkřikem; bezvědomí, křeče všech končetin, pěna u úst: To si většina lidí představí, když se řekne „epileptický záchvat“. Paleta epileptických záchvatů je však velmi pestrá a popsaná situace vystihuje jen jeden typ záchvatu, tzv. tonicko-klonický záchvat. Tomuto záchvatu se také často říká „velký záchvat“, dříve též „grand mal“. Novější název „tonicko-klonický“ vyjadřuje skutečnost, že tělo nemocného se nejprve napne (tonická fáze, tonus = svalové napětí) a později nastanou záškuby paží, nohou a obličeje (klonická fáze, klonický = škubavý, trhavý). Na vrcholu tohoto dramaticky vyhlížejícího záchvatu se objeví slinění (případně pěna z úst), zástava dechu a namodralé zabarvení rtů a rukou. Může nastat i pomočení a pokálení. Někdy si může nemocný pokousat jazyk a vnitřní strany tváří v důsledku stahů čelistního svalstva („čelistní křeč“). V průběhu záchvatu má pacient otevřené oči. Nejvýraznější příznaky obvykle ustanou během 1-2 minut. Pokud velký záchvat propukne ve spánku, může na sebe upozornit jen otřásáním postele a hrdelními zvuky.
Většina epileptických záchvatů však vypadá docela jinak. Mnoha z nich se říkává „malé záchvaty“. Jako předzvěst záchvatu se u některých osob objevuje tzv. aura, která je de facto již součástí záchvatu. Aura jsou subjektivně vnímané a někdy těžko popsatelné pocity, které konstantně předchází záchvat. Může jít např. o bolesti těla, nevolnost, závratě, neurčité sluchové a zrakové vjemy nebo pocit strachu. Jedním z častých typů epileptického záchvatu je tzv. absence - krátkodobá porucha vědomí. Vypadá jako krátké zahledění, během něhož dotyčný většinou přeruší nebo zpomalí činnost a nekomunikuje. Může to trvat řádově sekundy a poté se člověk hned vrací zpět k plnému vědomí. Lékaři z celého světa průběžně upřesňují a dotvářejí Mezinárodní klasifikaci epileptických záchvatů (International Classification of Epileptic Seizures, ICES), která v současné době zahrnuje přes 30 druhů záchvatů.
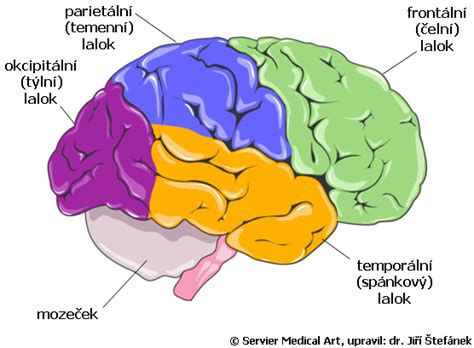
Rozdelenie epileptických záchvatov: Od ložiskových po generalizované
Epileptický záchvat vzniká na základe „epileptického výboja“ v mozgu. Znamená to, že ide o zložitý chemický a elektrický pochod medzi vzájomne prepojenými bunkami v mozgu. Nervové bunky vzájomne komunikujú medzi sebou prostredníctvom elektrických impulzov, ktoré vznikajú podráždením ich zakončení, napríklad zmyslovým vnemom. Za normálnych okolností sú procesy podráždenia a útlmu v nervových bunkách v rovnováhe. Epileptický záchvat je spôsobený abnormálnym elektrickým výbojom, ktorého šírenie v kôre mozgu nie je kontrolované procesmi útlmu. Neexistuje len jeden mechanizmus zodpovedný za vznik epileptickej aktivity. Dnes je známe, že sa jedná o poruchy na bunkovej úrovni. Veľmi zjednodušene ide o poruchy elektrickej aktivity na úrovni bunkových membrán. Poruchy môžu byť v dôsledku narušenia transportu kladne a záporne nabitých molekúl, v dôsledku nadmernej aktivity stimulačných molekúl, tzv. neurotransmitterov alebo nedostatočnej aktivity tlmiacich (inhibičných) molekúl. Príčinou epilepsie tak môžu byť zmeny spôsobené vývojovou chybou mozgu alebo poruchou prekrvenia niektorej jeho časti. Ochorenie môže vzniknúť po úraze hlavy alebo infekcii, ktorá postihla niektorú časť mozgu, osobitú kategóriu tvoria nádory mozgu.
Záchvaty možno rozdeliť na základe toho, kde v mozgu začínajú a ako sa šíria:
1. Fokálne (ložiskové) záchvaty: Epileptická aktivita (výboj) sa šíří z tzv. ložiska, teda z jednej určitej časti mozgu. Epileptické ložisko je väčšinou obklopené tzv. inhibičným lemom - tkanivom, ktorá ho izoluje a bráni šíreniu epileptickej aktivity do ďalších častí mozgu. Pri generalizovanom záchvate sa abnormálny elektrický výboj rozšíri do celého mozgu aj do kmeňovej retikulárnej formácie a vedie k poruche vedomia. K tomuto typu záchvatov patria: absencie, myoklonické, tonické, klonické, generalizované tonicko-klonické kŕčové stavy. Pri parciálnom záchvate zostáva abnormálny výboj lokalizovaný v jednej časti mozgu a vedomie je zachované. Parciálne postihnutie sa však môže rozšíriť do ostatných častí mozgu a kŕčový stav sa stáva generalizovaným. Fokálne záchvaty (ložiskové) začínajú v určitej ohraničenej oblasti mozgu a ich prejavy sú dané umiestnením tejto oblasti (tzv. epileptogénna zóna). Tento typ záchvatov je v dospelosti najčastejší a najčastejším miestom vzniku sú spánkové laloky. Časť nemocných pociťuje pred vlastným záchvatom predzvesť neboli auru. To je už vlastne záchvat obmedzený na malú časť mozgu, ktorý sa nemusí ďalej šíriť a väčší záchvat sa potom nerozvinie. Aura sa často objavuje ako nepríjemný pocit v bruchu, nadbrušku, stúpajúci nahor, ďalej ako pocity už prežitého, videného, pocity odcudzenia, halucinácie čuchové atď. Ak sa záchvat šíri ďalej, rozvíja sa už do obrazu takzvaného fokálneho záchvatu s poruchou vedomia, kedy pacient môže vykonávať automatické a neúčelné pohyby (olizuje sa, prežúva, manipuluje s okolitými predmetmi, upravuje si odev), môže bezcieľne prechádzať alebo aj pokračovať v zložitejšej činnosti, ktorú začal pred záchvatom. Môže aj hovoriť, väčšinou nezrozumiteľne, nezmyselne. Niekedy je naopak pohybová aktivita minimálna a pacient ustrnie. Po záchvate nie je výnimkou zmätenosť, nepokoj ani agresivita. Pacient si na záchvat väčšinou nepamätá. Aj tento záchvat sa môže ďalej šíriť a prechádzať do záchvatu „veľkého“, druhotne generalizovaného.
- Automatizmy: Pohyby pripomínajúce voľnú, účelnú aktivitu - od jednoduchých a ohraničených, ako je pomrkávanie či pomlaskávanie, až po značne zložité.
2. Generalizované záchvaty: Vznikajú v oboch mozgových hemisférach (polguľkách) súčasne. Pri generalizovanom záchvate je epileptickou aktivitou postihnutá celá mozgová kôra oboch polguľiek. Pacient preto ihneď stráca vedomie. Existuje viac takýchto typov záchvatov, v dospelosti je najčastejší veľký záchvat s kŕčmi. Na jeho začiatku chorý často vykrikne, pohryzie si jazyk, upadne. Je stuhnutý, nedýcha, zmodrie. Postupne sa objavuje chrčivé dýchanie, slinenie a rytmické symetrické záškľby všetkými končatinami. Na konci záchvatu sa často pomočí a zostáva určitú dobu ochabnutý a v bezvedomí (resp. V hlbokom spánku). Aj u dospelých sa môžu objaviť absencie (typické pre detský vek), charakterizované napríklad len krátkym zahľadením a „výpadkom“. Záchvaty sa objavujú cez deň aj v noci, zo spánku.
- Absencie (dnes už nazývané aj ako záchvaty typu petit mal): Krátkodobé poruchy vedomia, obvykle so strnulým výrazom tváre a s otvorenými očami, pripomínajúce chvíľkové zasnenie. Záchvaty Petit Mal, známe aj ako absenčné záchvaty, sú typom záchvatu, ktorý postihuje predovšetkým deti a niekedy môže pretrvávať aj v dospelosti. Tieto záchvaty sa vyznačujú krátkymi výpadkami vedomia, ktoré sa často mylne považujú za denné snenie. Pochopenie záchvatov Petit Mal je kľúčové, pretože môžu významne ovplyvniť každodenný život človeka, jeho akademické výsledky a celkovú pohodu. Záchvaty Petit Mal sú formou generalizovaného záchvatu, ktorý vedie k dočasnej strate vedomia. Počas týchto epizód sa môže zdať, že jedinec hľadí do prázdna a nemusí reagovať na vonkajšie podnety. Trvanie týchto záchvatov sa zvyčajne pohybuje od niekoľkých sekúnd do pol minúty. Hoci presná príčina záchvatov Petit Mal nie je úplne objasnená, môžu v nej zohrávať úlohu určité infekčné agensy a faktory prostredia. Napríklad infekcie, ktoré postihujú centrálny nervový systém, ako je meningitída alebo encefalitída, môžu u citlivých jedincov potenciálne vyvolať záchvaty. Predpokladá sa, že genetické faktory zohrávajú významnú úlohu vo vývoji záchvatov Petit Mal. Určité genetické mutácie môžu predisponovať jednotlivcov k epilepsii vrátane absenčných záchvatov. V niektorých prípadoch môžu byť záchvaty Petit Mal spojené s genetickými syndrómami, ako je napríklad detská absenčná epilepsia, ktorá sa často vyskytuje v rodinách. Životný štýl a stravovacie návyky môžu ovplyvniť frekvenciu a závažnosť záchvatov typu „petit mal“. Napríklad nedostatok spánku, vysoká úroveň stresu a zlá výživa môžu zvýšiť pravdepodobnosť výskytu záchvatov. Charakteristickým znakom záchvatu Petit Mal je krátka strata vedomia. Diagnóza záchvatov Petit Mal začína dôkladným klinickým vyšetrením. Primárna liečba záchvatov Petit Mal zahŕňa lieky. Prognóza pre osoby s Petit Mal záchvatmi je vo všeobecnosti priaznivá. Mnohé deti tieto záchvaty prekonajú do adolescencie, zatiaľ čo iné ich môžu mať aj v dospelosti. Aké sú hlavné príznaky záchvatov Petit Mal? Záchvaty typu Petit Mal sú charakterizované krátkymi výpadkami vedomia, záchvatmi strnulého pohľadu a nereagovaním. Niektorí jedinci môžu vykazovať jemné pohyby, ako je žmurkanie alebo mľaskanie perami. Ako sa diagnostikujú záchvaty Petit Mal? Diagnóza zahŕňa klinické vyšetrenie vrátane anamnézy pacienta a fyzikálneho vyšetrenia. Aké liečebné postupy sú k dispozícii pre záchvaty Petit Mal? Liečba zahŕňa predovšetkým antiepileptiká, ako je etosuximid a kyselina valproová. Dá sa zabrániť záchvatom Petit Mal? Existujú nejaké dlhodobé účinky záchvatov Petit Mal? Mnoho detí prekonáva záchvaty typu Petit Mal, ale niektoré ich môžu mať aj v dospelosti. Kedy by som mal vyhľadať lekársku pomoc pri záchvatoch? Môžu zmeny životného štýlu pomôcť pri zvládaní záchvatov Petit Mal? Existuje liek na záchvaty Petit Mal? Ako sa Petit Mal záchvaty líšia od iných typov záchvatov? Aký je dlhodobý výhľad pre ľudí s Petit Mal záchvatmi? Dlhodobý výhľad je vo všeobecnosti pozitívny, pričom mnoho jedincov z tohto ochorenia vyrastie. Záchvaty Petit Mal, hoci sú často krátke a nenápadné, môžu mať významný vplyv na život jednotlivca. Pochopenie príčin, symptómov, diagnózy, možností liečby a potenciálnych komplikácií je kľúčové pre účinnú liečbu. disclaimer: Tento článok slúži len na informačné účely a nenahrádza odbornú lekársku pomoc.
- Tonicko-klonické záchvaty: Telo najprv stuhne, potom prídu svalové záškľby.
- Atonické záchvaty: Niektoré svalové skupiny ochabnú, čo sa prejaví napr. poklesom hlavy, podklesnutím kolien alebo aj nekontrolovaným pádom k zemi.
- Myoklonické záchvaty: Krátke, prudké a väčšinou obojstranné záškľby končatín.
3. Nezaradené záchvaty: Sú to záchvaty, u ktorých nevieme, či ich počiatok je ložiskový, alebo generalizovaný.
Súbežné a prolongované záchvaty: Séria a status epilepticus
Všetky epileptické záchvaty sa niekedy môžu opakovať v krátkych časových intervaloch (v rozmedzí minút až hodín). Ak dotyčná osoba v dobe medzi jednotlivými záchvatmi nadobudne vedomie, ide o sériu záchvatov. Ak medzi jednotlivými tonicko-klonickými záchvatmi nedochádza k návratu vedomia a celá situácia trvá dlhšie ako 5 minút, alebo ak samotný záchvat je dlhší ako 5 minút, jedná sa o epileptický status. U „veľkých“ záchvatov (tonicko-klonických, predtým grand mal) ohrozuje takýto stav život a dotyčný musí byť hospitalizovaný. Status epilepticus s „malými“ záchvatmi je síce menej nebezpečný, ale zato často nebýva rozpoznaný. Ak nasleduje jedna absencia za druhou, vyzerá chorý omámený, zmätený a unavený, reaguje chybne a môže mať ťažkosti s vyjadrovaním.
Spúšťače epileptických záchvatov: Mýty a realita
Prečo dostane človek s epilepsiou záchvat práve v danú chvíľu? Odpoveď nie je vždy jasná a je tiež veľmi individuálna. Dlhý nedostatok spánku a odpočinku, resp. silné emócie, či už negatívne (napr. stres) alebo pozitívne, môžu byť spúšťačmi. U ľudí s fotosenzitívnou epilepsiou môže záchvat spôsobiť blikajúce svetlo, tzv. stroboskopický efekt (najčastejšie vo frekvencii 15-20 Hz). To hrozí napr. na diskotékach, pri jazde stromo radom alebo sloupo radom, skrze ktoré svieti slnko, ale aj v priestoroch s niektorými typmi žiariviek. Ak ste pod vplyvom rozšírených mýtov čakali, že na zozname typických spúšťačov nájdete čokoládu, maliny, červenú papriku alebo iné jedlá, snáď vás poteší, že skoršie názory na možný negatívny vplyv týchto a iných požívatín sa nepotvrdili. Napriek tomu je dobré si uvedomiť, že provokačné faktory epileptických záchvatov sú do značnej miery individuálne, a práve u vás alebo vášho príbuzného takým spúšťačom teda môže byť čokoľvek.
Medzi ďalšie možné spúšťače patria:
- Alkohol alebo naopak odobratie alkoholu u závislého alkoholika
- Nepravidelný rytmus spánku
- Počítačové hry, sledovanie televízie (najmä s blikajúcimi efektmi)
- Užitie omamných látok
- Hormonálne zmeny
- Nadmerná únava
- Zvýšená teplota
- Niektoré lieky
- Fyzická záťaž (u liečených epileptikov môže náhle vysadenie liekov vyvolať záchvat)

Keď záchvat neznamená epilepsiu: Akútne symptomatické záchvaty
Existuje rada situácií, kedy epileptický záchvat ešte nemusí znamenať diagnózu epilepsie. Sú to tie prípady, kedy sa záchvat objaví buď ojedinele (a nejde teda o epilepsiu, kde sú záchvaty opakované), alebo na podklade jasne definovaného provokačného faktora (tzv. akútne symptomatické záchvaty), kedy sa záchvaty objavujú ako bezprostredná odozva napríklad na akútne mozgové poranenie, akútnu cievnu mozgovú príhodu či náhle zmeny vnútorného prostredia organizmu. Tieto akútne symptomatické záchvaty vymiznú s dlhším časovým odstupom od akútneho mozgového poškodenia alebo po úprave vnútorného prostredia organizmu.
U starších dojčiat alebo v mladšom detskom veku nastupujú u niektorých detí (u tých, ktoré k tomu majú dispozície) pri prepuknutí horúčkovitého infekčného ochorenia záchvaty kŕčov (tzv. febrilné kŕče). Napriek tomu nemusí ísť v prípade záchvatu pri horúčke vždy o neškodný jav. Niekedy môže byť záchvat kŕčov pri horúčke príznakom začínajúceho zápalu mozgových blán alebo iného závažného ochorenia.
Akútne symptomatický záchvat môže nastať tiež napr. pri nedostatku dôležitých minerálnych látok (vápnika, sodíka, horčíka), pri zníženej alebo naopak abnormálne zvýšenej hladine cukru, pri zlyhávaní obličiek, pri najrôznejších otravách, pri úrazoch elektrickým prúdom alebo vplyvom úžehu. Ľudia si niekedy myslia, že takéto príležitostné kŕče sú bežné a nevyžadujú zvláštnu pozornosť („kŕče zo zubov“, „rastové poruchy“, „psotník“ apod). To však môže spôsobiť, že včasnej diagnóze unikne príčina záchvatu, ktorá môže byť závažná.
SUDEP: Nečakané riziko v živote s epilepsiou
SUDEP (skratka z angl. Sudden Unexpected Death in Epilepsy neboli „náhle neočakávané úmrtie pri epilepsii“) je nenadlé úmrtie človeka s epilepsiou, ktoré nebolo spôsobené úrazom, utopením ani epileptickým stavom a ktorého príčina nebola objasnená ani posmrtnými vyšetreniami. Zatiaľ nie je možné presne určiť, prečo táto situácia vzniká a u koho. Vie sa však, že významným rizikom sú nedostatočne „zvládnuté“ neboli nekompenzované záchvaty, to jest neliečené alebo liečené neúspešne; najmä záchvaty tonicko-klonické. O SUDEP sa obvykle veľa nepíše. Informácie o ňom v nás môžu vzbudiť veľký strach a úzkosť. Preventívne sa môžeme rozhodnúť pre nočný dohľad nad osobou s epilepsiou, pre využitie elektronických pestúnok alebo monitorov dychu, ktoré sú bežne dostupné na kúpu. Napriek tomu riziko náhleho úmrtia nemožno nikdy celkom vylúčiť. To je iste veľmi znepokojivé pomyslenie. Riziko je výrazne redukované úspešnou antiepileptickou liečbou a z tohto dôvodu je nutné zodpovedné užívanie liekov podľa odporúčania lekára.
Epilepsia: Diagnostika a komplexná liečba
Najznámejším prejavom epileptických záchvatov sú kŕče končatín a bezvedomie. Záchvat však môže mať mnoho, často pozoruhodných a pre pacienta i lekára ťažko rozpoznateľných podôb. Epileptický záchvat môže byť prejavom samotnej epilepsie alebo rôznych ochorení, napríklad úrazu hlavy, cievnej mozgovej príhody, genetického ochorenia či trebárs len výrazného nedostatku spánku. O epilepsii hovoríme vtedy, keď sa u pacienta objavia dva alebo viac nevyprovokovaných záchvatov v období dlhšom ako dvadsaťštyri hodín (prípadne jeden nevyprovokovaný záchvat a veľká pravdepodobnosť, že sa v budúcnosti objaví záchvat ďalší). Odhaduje sa, že epilepsiou trpí okolo jedného percenta všetkých ľudí, teda približne šesťdesiatpäť miliónov ľudí celosvetovo (Thurman a kol., 2011) a odhadom sto tisíc ľudí v Českej republike. Na druhú stranu nejakú formu epileptického záchvatu prekoná päť až desať percent všetkých ľudí, ktorí sa dožijú veku osemdesiat rokov. Je potrebné spomenúť, že najčastejšie sa epilepsia rozvíja u detí a seniorov. Nie je bez zaujímavosti, že epilepsia je tiež jednou z najstarších pomenovaných chorôb.
Pred lekárom ošetrujúcim pacienta po prvom epileptickom záchvate vyvstáva niekoľko dôležitých otázok. V prípade diagnózy epilepsie je potom dôležité pokúsiť sa bližšie určiť typ epilepsie. Nie je to totiž jedna choroba, skôr by bolo vhodné hovoriť o epilepsiách. Je tiež veľmi podstatné, že nie všetky kŕčové stavy sú epileptického pôvodu.
Záchvaty: Vyhodnotenie a funkčnosť EEG | Klinická neurológia
Záchvaty ložiskové vychádzajú z jednej mozgovej hemisféry a bývajú väčšinou príznakom takzvaných štrukturálnych epilepsií. Zobrazovacie metódy preukazujú ložisko v mozgu, ktoré je za vznik epileptických záchvatov zodpovedné. Môže byť rôzneho pôvodu. U detí sa často jedná o poruchy vývoja mozgovej kôry vznikajúce už počas tehotenstva (najčastejšie fokálna kortikálna dysplázia). Častou príčinou sú aj pomaly rastúce benígne (nezhubné) nádory, ktorých jediným a prvým prejavom je práve vznik epileptického záchvatu. Naproti tomu záchvaty generalizované (predtým označované ako grand mal záchvaty, v bežnom hovore tiež často ako veľké záchvaty) vychádzajú v krátkej chvíli z oboch mozgových hemisfér. Bývajú väčšinou prítomné u epilepsií, ktoré novo označujeme ako epilepsie genetické, pretože sa predpokladá ich genetický pôvod. Starší a naďalej najviac používaný termín pre tento druh epilepsií je idiopatické epilepsie (bez zisteného pôvodu). Pre detského neurológa je znalosť genetických epilepsií zásadná, nakoľko sú typické pre detský vek. Delia sa do niekoľkých vekovo viazaných syndrómov uvedených nižšie. Je nutné spomenúť, že aj ložiskový záchvat sa môže počas krátkej chvíle vyvinúť v záchvat generalizovaný.
Vekovo viazaných epileptických syndrómov je celý rad a tu je uvedený iba výber tých najčastejších:
- Febrilné kŕče: Úplne najčastejším a zároveň najľahším epileptickým syndrómom u detí sú febrilné kŕče, ktoré sa vyskytujú približne u štyroch až piatich percent populácie (Nelson a Ellenberg, 1978; Offringa a kol., 1991). Jedná sa o záchvaty sprevádzané horúčkou, ktoré sa vyskytujú medzi šiestym mesiacom až piatym rokom veku. Horúčka pritom nie je vyvolaná infekciou mozgu, napríklad meningitídou alebo encefalitídou (Subcommittee on Febrile Seizures, 2011). Nekomplikované febrilné kŕče, niekedy označované ako jednoduché (simplexné), majú krátke trvanie rádovo v minútach. Naproti tomu komplikované febrilné kŕče (komplexné) môžu mať priebeh ložiskového záchvatu s kŕčmi iba jednej strany tela, a/alebo bývajú dlhšie ako pätnásť minút, a/alebo sa opakujú počas nasledujúcich dvadsiatich štyroch hodín. V ČR býva dieťa po prvých febrilných kŕčoch vždy hospitalizované k observácii (pozorovanie) stavu. Febrilné kŕče sa neliečia dlhodobo podávanými antiepileptickými liekmi. Hojne užívané preventívne podávanie antiepileptík v podobe tabletového diazepamu v priebehu horúčky nie je nevyhnutné. Rozsiahle štúdie totiž nepreukázali vplyv na opakovanie febrilných kŕčov. Napriek tomu táto liečba nie je v individuálnych prípadoch vylúčená (Wilmshurst a kol., 2015). Podstatné je, že sa nepreukázal vplyv febrilných kŕčov na mentálny vývoj dieťaťa.
- Westov syndróm: Medzi veľmi ťažké syndrómy dojčenského veku naopak patrí Westov syndróm, ktorý môže mať viac príčin. U detí pozorujeme opozdený vývoj, typický nález na EEG vyšetrení zvaný hypsarytmia a najmä špecifický druh kŕčov zvaný infantilné spazmy (niekedy sa označujú ako bleskové kŕče). Liečba záchvatov je zložitá, prebiehajúca vždy za dlhodobej hospitalizácie.
- Benígna fokálna epilepsia s rolandickými hrotmi (BERS): Medzi časté, napriek tomu väčšinou dobre liečiteľné epilepsie detského veku patria benígne fokálne epilepsie (Komárek, 2007), medzi ktorými je najčastejšia benígna epilepsia s rolandickými hrotmi (BERS). Tvorí pätnásť až dvadsať percent všetkých detských epilepsií. Častejšia je u chlapcov medzi tretím a deviatym rokom veku. Prejavuje sa krátkymi kŕčmi tvárových svalov, niekedy v kombinácii so svalmi ruky. Záchvaty môžu striedať strany, objavujú sa aj veľké, generalizované záchvaty.
- Detská absencia epilepsia (CAE): Pozornosti môžu dlho unikať záchvaty u detských absencií - childhood absence epilepsy (CAE). Záchvaty sa prejavujú ako krátke stavy výpadku kontaktu s okolím, väčšinou bez akýchkoľvek pohybových prejavov (iba zahľadenie). Jedným z prvých príznakov bývajú sťažnosti na nepozornosť dieťaťa.
- Juvenilná myoklonická epilepsia (JME): Častou epilepsiou adolescentného veku býva juvenilná myoklonická epilepsia (JME), prejavujúca sa tromi typmi záchvatov - vyššie uvedené absencie, ďalej jednotlivé prudké a väčšinou obojstranné záškľby končatín (zvané myoklonie) v ranných hodinách a rovnako veľké generalizované záchvaty.
Prvá pomoc pri epileptickom záchvate: Chladná hlava a správne kroky
Treba si uvedomiť, že správne poskytnúť prvú pomoc je naučiť sa reagovať v situácii, keď niekto v mojej blízkosti dostane epileptický záchvat a práve ja sa stanem svedkom takéhoto prípadu. Je treba si uvedomiť, že veľký záchvat trvá približne 2 minúty. Prvá pomoc je relatívne jednoduchá. Najdôležitejšie je zbaviť sa strachu a zachovať chladnú hlavu.
- Odstráňte prekážky: Z okolia postihnutého odstráňte všetko, o čo by sa mohol poraniť.
- Podložte hlavu: Podložte postihnutému hlavu niečím mäkkým.
- Uvoľnite odev: Uvoľnite odev na krku.
- Nikdy nebráňte kŕčom: Neotvárajte ústa ani tam nič nevkladajte, nebráňte kŕčom. Najčastejším omylom je snaha vytiahnuť pacientovi jazyk.
- Otočte na bok: Pri výraznom slinení, zvracaní alebo krvácaní v ústach otočte hlavu a celé telo na bok, aby sa zabránilo vdýchnutiu.
- Po odznení záchvatu: Nechajte postihnutého v polohe na boku, overte, či sa obnovilo dýchanie.
- Ak sa záchvat opakuje alebo trvá dlho: Ak záchvat do 5 minút sám neprestane, je vhodné podniknúť opatrenia na jeho zastavenie. Deťom s opakovanými veľkými záchvatmi ošetrujúci lekár často vopred predpíše liek, ktorého účinnou látkou je roztok diazepamu, ktorý je v špeciálnej tube umožňujúcej podanie látky do konečníka (takzvané rektálne podanie). Ak lekár tento postup rodičom odporučí, mali by rodičia poskytnúť liek aj pedagógovi chorého dieťaťa vrátane poučenia, ako s liekom zaobchádzať. Zvyčajne sa v rámci laickej prvej pomoci podáva len jedna dávka diazepamu.
- Pri prvom záchvate: Ak zistíte, že išlo o prvý záchvat, okamžite volajte rýchlu zdravotnú pomoc! Kým príde, snažte sa zistiť, či je dieťa zranené, prípadne aj ďalšie informácie - o príbuzných, či užíva lieky, čo záchvatu predchádzalo, a pod.
Život s epilepsiou: Liečba, edukácia a začlenenie
Komplexná liečba epilepsie je nevyhnutná. Nevyhnutná je správna diagnostika, určenie typu epilepsie a jej príčiny. Základom je farmakoterapia. Používajú sa lieky - antiepileptiká podľa typu epilepsie. Cieľom je liečiť jedným preparátom v čo najnižšej účinnej dávke, aby sme minimalizovali riziko nežiaducich účinkov a dosiahli stav bez záchvatov. Prvoradá je medikamentózna terapia. Je nutné zachovávať farmakologické odporúčanie a presné dávkovanie.
Veľmi dôležitá je aj životospráva, nielen medikamentózna liečba. To znamená vyhýbať sa rizikovým faktorom, strava má byť pestrá a racionálna, s dostatkom ovocia, zeleniny, mliečnych výrobkov, nepresolená, bez kakaa a čokolády. Primerané množstvo bielkovín, sacharidov a vitamínov. Dodržiavať pitný režim, pravidelný spánok, líhať a vstávať v tú istú hodinu, vyhýbať sa blikavým svetlám. Rizikom sa môže stať aj nadmerná fyzická záťaž, resp. výkonnostný šport, potápanie sa, skákanie do vody, vodné športy, cvičenie vo výške a boxovanie. Nutné je dodržiavanie správnej životosprávy najmä dostatok kvalitného nočného spánku.
Podľa typu epilepsie a rozsahu zmien alebo poškodenia, ktoré vyvolala, sa liečby môže zúčastniť neurochirurg, psychológ, psychiater alebo fyzioterapeut. Nevyhnutná je aj pomoc rodinám, najmä pri vážnom postihnutí, kedy je nutná aj podpora v oblasti sociálnych vecí.
Pri pátraní po príčinách epilepsie môžeme doplniť metabolické a genetické vyšetrenie. Vyšetrenia musia byť komplexné. V prvom rade je to podrobná anamnéza, snažíme sa čo najviac upresniť charakter záchvatu, jeho začiatok, priebeh, trvanie a sprievodné prejavy. Potom nasleduje kompletné klinické neurologické vyšetrenie. Cieľom je odhaliť odchýlky vo funkcii jednotlivých periférnych nervov a mozgu ako celku. Nasledujú pomocné vyšetrenia, ktoré zahŕňajú základné laboratórne testy vrátane toxikologického vyšetrenia.
Život s epilepsiou a edukácia: Informácie môžeme získavať z rôznych brožúrok a letákov, rozhovorom v ambulanciách, a predídeme možným záchvatom. Títo ľudia majú veľmi ťažké obsadzovanie perspektívnych pracovných miest. Edukácia je dôležitá a veľmi náročná súčasť tohto ochorenia. Vytvára priestor pre osvojenie nových poznatkov, vedomostí, postojov a návykov. Núti pacienta preberať zodpovednosť za vlastné zdravie. Ak sa chorý s epilepsiou budú k svojmu ochoreniu správať zodpovedne, tak aj verejnosť pochopí, že epilepsia sa vyskytuje rovnako ako každé iné ochorenie a ľudia s epilepsiou majú svoje životy, svoj kľud a svoje starosti rovnaké ako ostatní. Jediný rozdiel, ktorý existuje, je to, že niekedy jednoducho potrebujú našu pomoc. Je potešiteľné, že vznikajú organizácie, ktoré sa epileptikom snažia pomôcť. Môžu sa stretávať s ľuďmi s rovnakým osudom a vymieňať si s nimi informácie a rady. To všetko umožňuje zlepšenie kvality ich života.
Epilepsia u detí: Výzvy a zvláštnosti
Epilepsia je pomerne časté, chronické neurologické ochorenie u detí a adolescentov. Až 70 % dospelých s epilepsiou malo svoj prvý záchvat v prvých dvadsiatich rokoch života. Epilepsia je ochorenie, pri ktorom opakovane vzniká náhla porucha mozgových funkcií. Táto sa prejaví vo forme epileptického záchvatu rôzneho charakteru. Porucha funkcií pri jednom záchvate nie je trvalá, ale ak sa opakuje, dochádza k postupnému poškodzovaniu mozgu. Epilepsia je chronické - dlhotrvajúce ochorenie, ktoré pri nedostatočnej liečbe významným spôsobom ovplyvňuje mozgové funkcie. Zvlášť výrazné je to u malých detí, ak záchvatová aktivita nastupuje v prvých mesiacoch života, kedy, ako vieme, do prvého roka života prebieha extrémne rýchly psychomotorický vývin. Nedostatočne kompenzovaná epilepsia u detí spôsobuje spomalenie vývoja psychomotoriky, ovplyvňuje vývin reči a školské schopnosti.
Príznaky epilepsie môžu byť veľmi rozmanité, niekedy na prvý pohľad ani nemusia byť považované za záchvat. Strach vyvoláva najmä tzv. „Grand mal“ - veľký záchvat s poruchou vedomia, kedy človek spadne, najprv je vystretý, oči má otvorené, ale nereaguje a potom nastupujú záškľby končatín. Postihnutý človek nedýcha alebo len chrčí, môže zmeniť farbu v tvári - omodrie, sliní, dochádza k pomočeniu alebo odchodu stolice. Okrem tohto dramatického záchvatu sa epilepsia môže prejaviť ako jemné záškľby niektorých svalov alebo končatín. U detí sú častejšie stavy, kedy dieťa akoby nereaguje, nevníma, ale nemá žiadny pohybový prejav. Niekedy sa jedná len o atypické pohyby očí alebo jazyka. Porucha vedomia nemusí byť jednoznačná. Rozdiely sú aj v dĺžke trvania záchvatov. Môže to byť len pár sekúnd, niekedy sa opakujú v sériách za sebou alebo trvajú dlhšie, väčšinou 1-2 minúty.
Dieťa s epilepsiou by nemalo byť vo svojich aktivitách vo voľnom čase nijako zásadne obmedzované. Z hľadiska pohybu odporúčame v súčasnosti na našej klinike iba obmedzenie športov vo výškach. Plávanie dieťaťa s epilepsiou je možné vždy len pod dozorom dospelého človeka, ktorý je schopný v prípade potreby dieťa vytiahnuť z vody. Ostatné športy nezakazujeme, deti hrajú bežné loptové hry, robia atletiku, tancujú, veľa detí bežne jazdí na lyžiach a na bicykli. Dieťa s bežnou epilepsiou, u ktorého sú záchvaty ojedinelé, nevyžaduje v školskom zariadení špeciálnu starostlivosť. Učitelia by však vždy mali o chorobe dieťaťa vedieť a s rodičmi sa dohodnúť, ako postupovať v prípade výskytu epileptického záchvatu. Na rozdiel od škôl bohužiaľ v prípade škôlok neexistuje zákonná povinnosť prijať dieťa s epilepsiou (či iné choré dieťa). Tieto deti sú tak často vo veľkej nevýhode.
Športové aktivity a voľný čas: Aktívne využívanie voľného času športom prospieva každému človeku vrátane ľudí s epilepsiou a to nielen pre telesnú kondíciu, ale aj pre zlepšenie psychiky. U každého ochorenia, epilepsiu nevynímajúc, je však potrebné mať dostatok vedomostí, aké bezpečnostné pravidlá je nutné dodržiavať, aby sa minimalizovala možnosť úrazu a naopak, aby z prílišnej obavy zbytočne ľudí s epilepsiou neobmedzovali. Rodičia detí s epilepsiou by mali s ošetrujúcim neurológom prekonzultovať aké športové aktivity môžu ich deti vykonávať. K prehodnoteniu voľného času a športu musí dôjsť aj vtedy, keď pacient mení svoju niekedy dlhodobú terapiu.
- Plávanie: Riziká spojené s plávaním sú minimálne, ak je vo vode niekto, kto o Vás vie a hlavne čo v prípade záchvatu má robiť. O človeku s epilepsiou by mal byť informovaný aj plavčík. Pre ľudí s epilepsiou platia niekoľko zásad: nikdy neplávajte sami - riskujete, neplávajte ďalej, než do výšky ramien, osobu, ktorá je s Vami informujte o priebehu záchvatu. Ak je kúpalisko či bazén preplnený, odložte radšej plávanie na inokedy.
- Rybárčenie: Nikdy nechytajte sami a vzhľadom k zdravotnému stavu sa odporúča kúpiť si záchrannú vestu.
- Pešia turistika: Tento druh športu možno odporučiť, ale je opäť potrebné zvážiť, či si môžeme dovoliť ísť na dlhšiu trasu sami. Treba mať dobrú obuv, odev, mapu a dbať na rezervu liekov, napr.
- Cyklistika: Je možné odporučiť, ale vyhýbajte sa jazde na bicykli v hustej mestskej premávke a nikdy bez ochrannej prilby.
- Jazda na koni: Možno odporučiť, pretože kôň je zdroj pohybových impulzov a preto má význam aj psychoterapeutický.
- Rehabilitačné cvičenia: Ak chce človek zlepšiť svoje zdravie prostredníctvom cvičenia, musia voliť také, ktoré sa mu páči a zlepšuje jeho myseľ. Cvičenie zlepšuje držanie tela a držanie tela je odrazom našej psychiky.
- Joga: Toto cvičenie priaznivo pôsobí na koncentráciu a upokojenie. Pokojné a uvoľnené pohyby s vyrovnaným dýchaním priaznivo pôsobia na organizmus a v súčasnej dobe sa stávajú súčasťou zdravého životného štýlu. Aj tu je potrebné sa poradiť s trénerom, ale i s neurológom, ktoré cvičenia pri epilepsii je potrebné vynechať.
Záväzok k porozumeniu: Epilepsia nie je len „veľký záchvat“
Epileptický záchvat u mnohých ľudí vyvoláva strach, ktorý pramení z nedostatočnej informovanosti. Nedostatok vedomostí o tomto ochorení spôsobuje v takýchto situáciách nedostatočnú prvú pomoc. Je dôležité si uvedomiť, že epilepsia je telesné ochorenie, nie duševné, ako si mnohí ľudia myslia. Epilepsia je vážne chronické ochorenie mozgu, ktoré sa prejavuje opakovaným výskytom epileptických záchvatov. Existuje niekoľko rôznych typov epilepsií, ktoré sa líšia príčinou, prejavmi a priebehom. Epilepsiou trpí asi 1% obyvateľstva. Epileptický záchvat sa však môže objaviť aj u ľudí, ktorí túto diagnózu nemajú.
História epilepsie sprevádza ľudstvo už od dávnej minulosti. Niekedy sa jej príčina hľadala v posadnutí diablom, inokedy chorých velebili ako osvietených. Keďže nepoznali príčinu, predpokladali, že sa jedná o znamenie bohov. V starom Egypte a Grécku ju považovali za „božskú“ chorobu. V histórii možno nájsť veľa štátnikov, cisárov a kráľov, ktorí trpeli týmto ochorením. Patril k nim aj Cézar i Napoleon. Epilepsia ako ochorenie začala nadobúdať iný rozmer až v 17. storočí n. l.
Pod pojmom epilepsia sa zahrňuje celý rad ochorení prejavujúcich sa opakovanými nervovými záchvatmi. Je to súbor príznakov, ktorý je prejavom porušenej činnosti mozgu. Ten sám o sebe ešte nehovorí nič o príčine tejto poruchy. Až pokiaľ sa podarí preukázať príčinu porušenej činnosti mozgu, je možné hľadať taký spôsob liečby, ktorý by túto príčinu eliminoval (kauzálna liečba = liečba zameraná na príčinu choroby). Súčasná úroveň poznania stále neumožňuje určiť príčinu epilepsie u všetkých chorých. Treba priznať, že dokonca u väčšiny z nich sa túto príčinu nájsť nedarí. Epileptické záchvaty sa objavujú u ľudí v ktoromkoľvek veku. U troch štvrtín pacientov s epilepsiou sa objavili prvé záchvatové stavy pred dosiahnutím veku dvadsiatich rokov. V Európe, kde žije asi 400 miliónov ľudí, trpí epilepsiou asi 2 milióny detí. Epilepsia sa tak radí k najčastejším chronickým detským chorobám. Dieťa so záchvatovým ochorením vyžaduje predsa len osobitný prístup. Záchvatové ochorenie preto nesmú rodičia pred pedagógmi predškolského, alebo školského zariadenia v žiadnom prípade zatajovať (hoci aj s dobrým úmyslom, aby dieťa nebolo z kolektívnej výchovy vyradené). Naopak, precízne informácie podané pedagógom o všetkých prejavoch ochorenia dieťaťa od rodičov a tiež od ošetrujúceho neurológa sú základom jeho bezproblémového začlenenia. Každý rodič túži po zdravom a krásnom dieťati. Pre rodiča je práve ten jeho potomok najkrajší na svete, bez ohľadu na čokoľvek. Jeho zdravotný stav nie je však vždy schopný naplno ovplyvniť. Pokiaľ sa dieťa nachádza v rodinnom prostredí je eliminácia negatívnych a deštruktívnych dopadov z okolia jednoduchšia. Avšak po vstupe dieťaťa do detského kolektívu geometrickým radom narastá množstvo interakcií a tu už nevyhnutne nastupuje osoba učiteľa. Nevyhnutnosťou rodiča je podať pedagógovi informácie o: priebehu ochorenia, vedľajších sprievodných javoch (napr. Položte dieťa na bok, aby mu nezapadol jazyk a aby nevydýchlo sliny, alebo zvratky. Odstráňte z dosahu všetky predmety, o ktoré by sa mohlo zraniť. Ak dieťaťu v polohe na chrbte zapadne jazyk (napr. V prípadoch, keď záchvat do 5 minút sám neprestane, je vhodné podniknúť opatrenia na jeho zastavenie.
Hoci sa záchvaty Petit Mal často považujú za neškodné, môžu mať významný vplyv na život jednotlivca. Pochopenie príčin, symptómov, diagnózy, možností liečby a potenciálnych komplikácií je kľúčové pre účinnú liečbu.
tags: #maly #velky #a #psychomotoricky #zachvat
